¿Qué es la Placenta Previa?
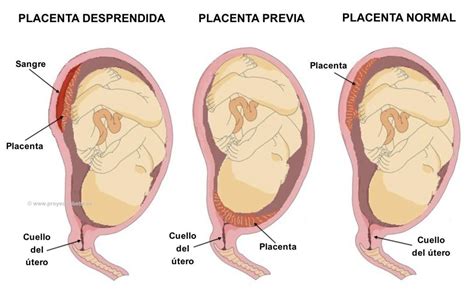
La placenta previa es una anomalía en la posición de la placenta durante el embarazo. Se diagnostica cuando la placenta se implanta en la parte inferior del útero, cubriendo parcial o completamente el orificio cervical interno (cuello del útero).
Esta condición afecta aproximadamente entre el 0,3% y el 0,8% de los embarazos, variando según la población estudiada. La placenta, un órgano esencial para la nutrición y oxigenación del feto, normalmente se adhiere a la parte superior o lateral del útero, lejos del cuello uterino.
Cuando la placenta previa se detecta al inicio del embarazo, existe una buena probabilidad de que se resuelva por sí sola a medida que el útero crece y la placenta se desplaza. Sin embargo, en casos de placenta previa completa, donde el cuello uterino está totalmente cubierto, es menos probable que se resuelva antes del nacimiento.
Factores de Riesgo y Causas
Aunque las causas exactas de la placenta previa no se conocen completamente, se han identificado varios factores de riesgo que aumentan la probabilidad de desarrollarla:
- Antecedentes de cesárea previa.
- Alto número de embarazos previos o abortos (espontáneos o inducidos).
- Edad materna avanzada (mayor de 35 años).
- Haber tenido placenta previa en un embarazo anterior.
- Cirugías o procedimientos que dejen cicatrices en el útero, como dilatación y curetaje (D&C) o miomectomía.
- Tabaquismo y consumo de cocaína.
- Gestación múltiple (mellizos, trillizos, etc.).
- Mujeres de ascendencia afroamericana o no blanca.
- Fecundación y posterior implantación retrasadas.
- Tumores (fibromas) en el útero.
- Embarazo de un varón.
No se conocen métodos para prevenir la placenta previa, pero reducir factores como el tabaquismo y el uso de cocaína, así como evitar cesáreas innecesarias, podrían disminuir el riesgo en embarazos futuros.
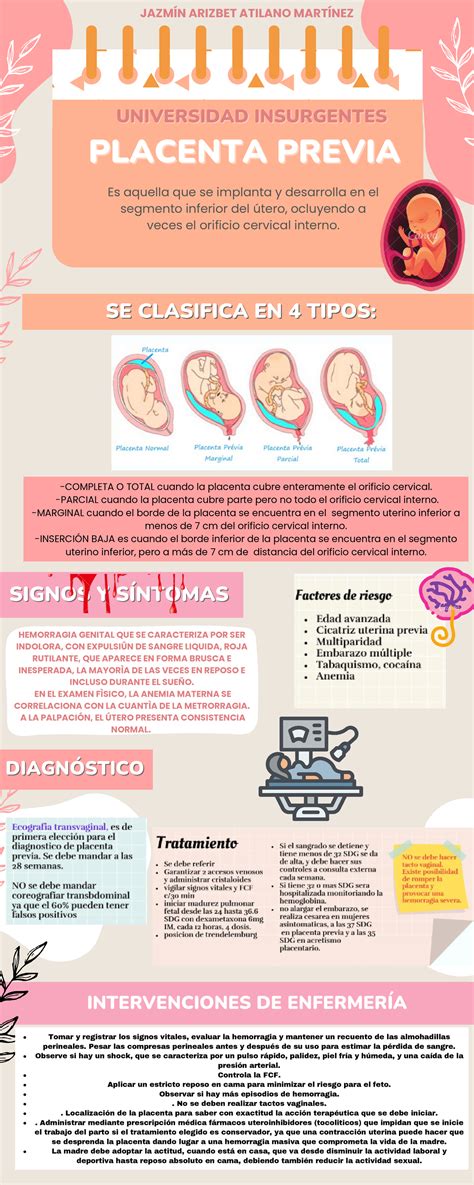
Tipos de Placenta Previa
La placenta previa se clasifica según el grado en que cubre el cuello uterino:
- Tipo I: Placenta baja. El borde placentario no cubre el orificio interno, pero se encuentra a menos de 2 cm de él.
- Tipo II: Placenta marginal. La placenta está cerca del borde del cuello del útero.
- Tipo III: Placenta oclusiva parcial. La placenta cubre parcialmente el cuello uterino.
- Tipo IV: Placenta oclusiva total. La placenta cubre completamente el cuello uterino.
En la práctica clínica, a menudo se habla de placenta previa total, parcial o marginal.
Síntomas de la Placenta Previa
El síntoma más característico de la placenta previa es el sangrado vaginal indoloro, de color rojo brillante, que generalmente ocurre durante la segunda mitad del embarazo (a partir de las 20 semanas de gestación).
Este sangrado puede presentarse de forma intermitente, a intervalos, y tiende a ser cada vez más frecuente y grave. A veces, el sangrado puede ir acompañado de contracciones uterinas prematuras.
Es importante destacar que no todas las mujeres con placenta previa experimentan sangrado. En algunos casos, la condición se descubre incidentalmente durante una ecografía de rutina.
Otros síntomas que pueden indicar placenta previa incluyen:
- Síntomas de trabajo de parto antes de término.
- Sangrado vaginal después de tener relaciones sexuales o durante un examen médico.
Diagnóstico de la Placenta Previa
El diagnóstico de la placenta previa se confirma mediante ecografía. Esta prueba permite visualizar la ubicación de la placenta y determinar si está cubriendo el cuello uterino.
En caso de sangrado vaginal después de las 20 semanas de gestación, se debe descartar la placenta previa mediante ecografía antes de realizar un examen pélvico digital, ya que este último podría aumentar el sangrado.
Una ecografía transvaginal es un método seguro y eficaz para diagnosticar la placenta previa. En ocasiones, se pueden realizar ecografías adicionales, como 3D, para obtener una evaluación más precisa de la ubicación placentaria.
Complicaciones de la Placenta Previa
La placenta previa puede conllevar diversas complicaciones tanto para la madre como para el bebé:
Hemorragia Intensa
El riesgo más significativo es el sangrado vaginal abundante (hemorragia), que puede ocurrir durante el embarazo, el parto o incluso después de dar a luz. Si el sangrado es grave o no se detiene, puede poner en riesgo la vida de la madre y requerir transfusiones de sangre.
Parto Prematuro
El sangrado asociado a la placenta previa puede ser motivo para realizar una cesárea de emergencia, incluso si el embarazo no ha llegado a término. Esto aumenta el riesgo de que el bebé nazca prematuramente.
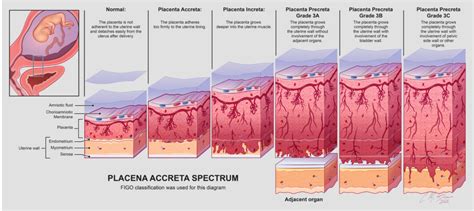
Espectro de Placenta Acreta
La placenta previa está asociada con un grupo de afecciones conocidas como espectro de placenta acreta. En estas condiciones, la placenta crece de manera anormal dentro o a través de la pared del útero. El riesgo de placenta acreta aumenta significativamente con el número de cesáreas previas.
Por ejemplo, el riesgo de placenta acreta después de una cesárea previa es del 3%, mientras que después de 5 o más cesáreas previas, puede ascender hasta el 67%.
Otras Complicaciones
- Mala presentación fetal: El bebé puede no estar en la posición correcta para el parto vaginal.
- Restricción del crecimiento fetal: El crecimiento del bebé en el útero puede ser más lento.
- Vasa previa e inserción velamentosa del cordón umbilical: Condiciones donde los vasos sanguíneos del cordón umbilical no están adecuadamente protegidos dentro del cordón.
- La placenta podría no adherirse correctamente al útero.
Tratamiento y Manejo
El tratamiento de la placenta previa depende de varios factores, incluyendo la semana de gestación, la gravedad del sangrado y la salud de la madre y el bebé.
El objetivo principal es mantener el embarazo el mayor tiempo posible para permitir la madurez fetal.
Actividad Modificada y Hospitalización
En casos de sangrado leve antes de las 36 semanas de gestación, se puede recomendar reposo en cama o actividad modificada, lo que implica evitar actividades que aumenten la presión intraabdominal. Si el sangrado se detiene, es posible que la paciente pueda regresar a casa con seguimiento intensivo.
Si el sangrado es abundante, recurrente o la madre o el feto se encuentran inestables, puede ser necesaria la hospitalización hasta el momento del parto.
Madurez Fetal y Parto
Entre las 36 y 37 semanas de gestación, se puede realizar una amniocentesis para evaluar la madurez de los pulmones del bebé. Si se prevé un parto pretérmino antes de las 34 semanas, se pueden administrar corticosteroides para acelerar la madurez pulmonar fetal.
El parto generalmente se realiza mediante cesárea, especialmente en casos de placenta previa total u oclusiva parcial, o si hay sangrado importante. Si la placenta está baja pero no cubre el cuello uterino, y tras una decisión compartida con el médico, podría considerarse un parto vaginal, aunque con riesgos considerables.
En situaciones de sangrado grave, inestabilidad hemodinámica materna o resultados preocupantes en la monitorización fetal, se indica una cesárea de urgencia.
PLACENTA PREVIA en el embarazo, placenta baja ¿Qué es? ¿Cómo afecta al parto la placenta previa?
¿Cuándo Consultar al Médico?
Es fundamental contactar al profesional de la salud de inmediato en caso de cualquier sangrado vaginal durante el embarazo, especialmente después de las 20 semanas. Si el sangrado es moderado a grave, o si se experimenta dolor, se debe buscar atención médica de urgencia.
La placenta previa, aunque potencialmente peligrosa, es una complicación que, con un control y seguimiento adecuados, permite garantizar la seguridad del embarazo, la madre y el feto.
tags: #complicacion #de #placenta #previa