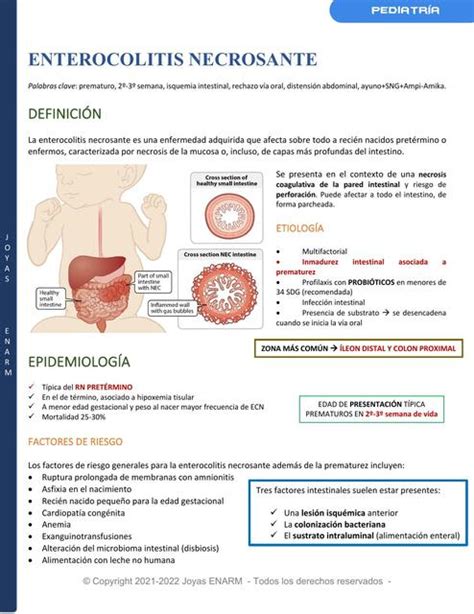
La enterocolitis necrosante (ECN) es una enfermedad adquirida que afecta predominantemente a recién nacidos pretérmino o enfermos, caracterizada por la necrosis de la mucosa o capas más profundas del intestino. Constituye la urgencia digestiva más frecuente en los recién nacidos y puede tener consecuencias graves, incluyendo la muerte.
¿Qué es la Enterocolitis Necrosante?
La enterocolitis necrosante (ECN) se define como la muerte del tejido intestinal. Este grave problema gastrointestinal ocurre con mayor frecuencia en bebés prematuros o enfermos, y se manifiesta cuando el revestimiento de la pared intestinal sufre daño y necrosis. La ECN es una de las afecciones más graves que afectan al prematuro, presentando un proceso isquémico necrótico de la mucosa de la pared intestinal.
En la enterocolitis necrosante, el intestino puede perder su capacidad para retener el material de desecho. Esto permite que las bacterias pasen al torrente sanguíneo, causando una infección potencialmente mortal. Alternativamente, los productos de desecho pueden filtrarse a la cavidad abdominal del bebé, provocando una enfermedad grave.
Epidemiología y Factores de Riesgo
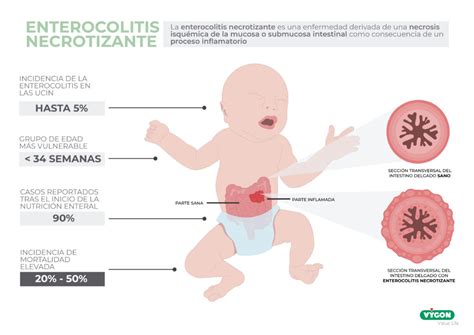
La gran mayoría de los casos de enterocolitis necrosante ocurren en lactantes pretérmino. Se ha informado que aproximadamente el 85% de estos bebés pesan menos de 1,5 kg al nacer o nacen antes de las 32 semanas de edad gestacional. La incidencia de ECN varía entre el 6% y el 15% de todos los recién nacidos ingresados en una unidad de cuidados intensivos neonatales (UCIN).
Los factores de riesgo generales para la enterocolitis necrosante, además de la prematurez, incluyen:
- Rotura prolongada de membranas con amnionitis.
- Asfixia en el nacimiento.
- Pequeño para la edad gestacional.
- Cardiopatía congénita.
- Anemia.
- Exanguinotransfusiones.
- Alteración del microbioma intestinal (disbiosis).
- Alimentación con leche no humana (fórmulas artificiales).
Se identifican tres factores intestinales que suelen estar presentes:
- Una lesión isquémica anterior.
- La colonización bacteriana.
- El sustrato intraluminal (es decir, la alimentación enteral).
Los bebés prematuros tienen un mayor riesgo de padecer esta afección debido a la inmadurez de su sistema digestivo. La incapacidad del intestino inmaduro para generar una barrera estructural adecuada frente a las bacterias es un factor clave. En bebés nacidos a término, la NEC casi siempre se debe a que ya estaban enfermos o, en algunos casos, a un peso por debajo de lo normal para su edad gestacional. Los bebés nacidos a término suelen recibir un diagnóstico de NEC antes que los bebés prematuros, posiblemente porque comienzan a alimentarse por vía oral antes.
Etiología de la Enterocolitis Necrosante
La etiología exacta de la enterocolitis necrosante no está completamente clara. Sin embargo, se considera que la inmadurez del tubo digestivo, con una permeabilidad aumentada y una función inmunitaria inmadura, son factores predisponentes clave.
Se postula que una lesión isquémica daña el revestimiento intestinal, aumentando su permeabilidad y dejando al intestino susceptible a la invasión bacteriana. Rara vez, la ECN se produce antes del establecimiento de la alimentación enteral y es menos frecuente en recién nacidos amamantados. No obstante, una vez iniciada la alimentación enteral, existe un sustrato para la proliferación de bacterias luminales, que pueden penetrar en la pared intestinal dañada y producir gas hidrógeno. Este gas puede acumularse dentro de la pared intestinal (neumatosis intestinal) o ingresar en las venas del sistema porta.
La disbiosis (alteración del microbioma intestinal), que puede ocurrir tras el tratamiento con antibióticos o fármacos supresores de ácido, también puede ser un factor contribuyente al aumentar la presencia de bacterias potencialmente patógenas.
La lesión isquémica inicial puede deberse a vasoespasmo de las arterias mesentéricas, desencadenado por agresiones anóxicas que activan el reflejo primitivo de inmersión, reduciendo notablemente el flujo sanguíneo intestinal. La isquemia intestinal también puede ser resultado de un bajo flujo sanguíneo durante una exanguinotransfusión, sepsis o el uso de fórmulas hiperosmolares. De manera similar, la cardiopatía congénita con disminución del flujo sanguíneo sistémico o desaturación de oxígeno en sangre arterial puede inducir hipoxia/isquemia intestinal y predisponer a ECN, incluso en recién nacidos a término.
La enterocolitis necrosante puede presentarse como grupos de casos o brotes en UCIN neonatales. Aunque algunos brotes parecen asociarse con microorganismos específicos (como Klebsiella, Escherichia coli, estafilococos coagulasa-negativos, Pseudomonas, Clostridioides difficile), a menudo no se identifica ningún patógeno específico.
Signos y Síntomas
Los recién nacidos con enterocolitis necrosante pueden presentar dificultades alimentarias, residuo gástrico sanguinolento o bilioso (posprandial) que puede progresar a vómitos biliosos. Otros signos incluyen íleo manifestado por distensión abdominal, decoloración de la piel abdominal, o sangre macroscópica en las heces.
La sepsis, una complicación frecuente, puede manifestarse por letargo, inestabilidad térmica, aumento de los episodios de apnea y acidosis metabólica.
Los síntomas de la ECN pueden variar entre bebés y a menudo se parecen a los de otros problemas digestivos. Los primeros signos suelen ser inespecíficos, como letargo, cambios en el patrón de temperatura corporal y alteraciones en el patrón alimentario.
Complicaciones
La necrosis intestinal puede progresar desde la mucosa hasta comprometer todo el espesor de la pared intestinal, resultando en perforación intestinal, peritonitis y, frecuentemente, aire intraabdominal. La perforación se localiza con mayor frecuencia en el íleon terminal; el compromiso del colon y el segmento proximal del intestino delgado es menos común.
Estudios retrospectivos indican que entre el 24% y el 42% de los lactantes con enterocolitis necrosante desarrollan sepsis. La mortalidad asociada a la ECN confirmada se sitúa alrededor del 23%, elevándose al 40% en lactantes con peso inferior a 1000 g. Las medidas de sostén agresivas y la intervención quirúrgica oportuna maximizan la probabilidad de supervivencia.
Las estenosis intestinales son una complicación a largo plazo frecuente de la ECN, afectando al 10-36% de los lactantes que sobreviven al episodio inicial. Generalmente, estas estenosis se manifiestan dentro de los 2-3 meses posteriores al episodio de ECN y suelen localizarse en el colon, especialmente del lado izquierdo.
El fallo intestinal debido al síndrome de intestino corto se desarrolla en hasta el 15-35% de los lactantes tratados quirúrgicamente por ECN. La discapacidad del neurodesarrollo es también una complicación común a largo plazo, afectando entre el 25% y el 61% de los lactantes.
Otras complicaciones posibles incluyen peritonitis, sepsis, estenosis intestinales, problemas renales por la necesidad prolongada de nutrición parenteral y síndrome de intestino corto si se pierde una gran porción del intestino.
Diagnóstico
El diagnóstico de la enterocolitis necrosante se basa en una combinación de hallazgos clínicos y estudios de imagen.
Métodos Diagnósticos
- Detección de sangre en materia fecal: La presencia de sangre en las heces puede ser un signo temprano.
- Radiografías abdominales: Las radiografías son una herramienta fundamental. Las primeras pueden ser inespecíficas y revelar solo íleo. Sin embargo, un asa intestinal fija y dilatada (asa centinela) que no cambia en radiografías repetidas debe hacer sospechar intensamente ECN. Los signos radiológicos diagnósticos incluyen neumatosis intestinal (gas en la pared intestinal) y gas en las venas del sistema porta. El neumoperitoneo, que indica perforación intestinal, requiere cirugía de urgencia.
- Ecografía abdominal: Se utiliza cada vez más y permite observar el espesor de la pared intestinal, la neumatosis intestinal y el flujo sanguíneo. Sin embargo, su utilidad depende en gran medida del técnico.
- Pruebas de laboratorio: Incluyen hemograma completo, marcadores inflamatorios (como proteína C reactiva y velocidad de sedimentación globular), y hemocultivo para guiar la terapia antibiótica.
- Examen físico: El neonatólogo realiza una evaluación cuidadosa del abdomen para detectar distensión, sensibilidad o masas, y observa el color de la piel abdominal.
Enterocolitis necrotizante
Clasificación de Bell
La enterocolitis necrosante puede clasificarse en estadios según los criterios de Bell:
- Estadio 1 (probable): Signos sistémicos o gastrointestinales leves con o sin heces sanguinolentas.
- Estadio 2 (definido o confirmado): Signos sistémicos o gastrointestinales moderados a graves.
- Estadio 3 (avanzado): Signos sistémicos y gastrointestinales graves, con o sin perforación y neumoperitoneo.
El diagnóstico diferencial de la ECN avanzada con perforación incluye la perforación intestinal espontánea, una condición distinta que ocurre en recién nacidos pretérmino y que es más localizada, sin la inflamación generalizada vista en la ECN.
Tratamiento
El tratamiento de la enterocolitis necrosante es fundamentalmente sintomático y conservador en la mayoría de los casos, pero puede requerir intervención quirúrgica en situaciones graves.
Medidas Conservadoras
Las medidas sintomáticas conservadoras son suficientes en aproximadamente el 50% al 75% de los casos. Si se sospecha ECN, se deben seguir los siguientes pasos:
- Interrupción de la alimentación enteral: Se suspende inmediatamente la alimentación para permitir que el intestino descanse y se recupere.
- Aspiración nasogástrica: Se descomprime el intestino con una sonda nasogástrica de doble luz conectada a un dispositivo de aspiración intermitente para eliminar el aire y el contenido gástrico.
- Reposición hídrica y soporte circulatorio: Deben administrarse líquidos parenterales (coloides y cristaloides) apropiados para mantener la circulación, ya que la inflamación intestinal extensa y la peritonitis pueden causar una pérdida considerable de líquido por formación de un tercer espacio.
- Nutrición parenteral: Es necesaria durante 10-14 días o más, mientras el intestino se cura.
- Antibióticos de amplio espectro: Se inicia de inmediato antibioticoterapia sistémica. La pauta habitual incluye un beta-lactámico (como ampicilina o piperacilina/tazobactam) y un aminoglucósido (como gentamicina o amikacina). Se puede considerar cobertura adicional contra anaerobios (como metronidazol). Los antibióticos se administran durante 10-14 días.
- Aislamiento: Dado que algunos brotes pueden ser infecciosos, se considera el aislamiento del paciente, especialmente si aparecen varios casos en un corto período.
- Monitorización estricta: Se requiere control frecuente (al menos cada 12 horas) con reevaluación clínica, radiografías abdominales seriadas, hemograma completo con recuento de plaquetas y análisis de gases en sangre.
Tratamiento Quirúrgico
La intervención quirúrgica se requiere en aproximadamente el 25% al 50% de los recién nacidos con ECN.
Las indicaciones absolutas para la cirugía incluyen:
- Perforación intestinal (neumoperitoneo).
- Signos de peritonitis (ausencia de ruidos intestinales, defensa difusa, hipersensibilidad a la palpación, eritema y edema de la pared abdominal).
- Aspiración de material purulento de la cavidad peritoneal por paracentesis.
Se debe considerar la cirugía en recién nacidos con ECN cuyo estado clínico y datos de laboratorio empeoran a pesar de las medidas conservadoras.
Opciones quirúrgicas y procedimientos:
- Cirugía de resección intestinal: Se reseca el intestino gangrenoso y se realizan ostomías. Si el intestino remanente no muestra signos de isquemia, puede practicarse una reanastomosis primaria. La continuidad intestinal puede restablecerse semanas o meses después, una vez resueltas la sepsis y la peritonitis.
- Drenaje peritoneal percutáneo primario: Es una opción, especialmente en lactantes muy enfermos con peso extremadamente bajo al nacer (< 1 kg), que corren un alto riesgo en quirófano. Este procedimiento puede asociarse a una mayor mortalidad y algunos pacientes requieren cirugía adicional.
Las estenosis secundarias a ECN requieren resección.
Prevención
La prevención de la enterocolitis necrosante se centra en minimizar los factores de riesgo:
- Lactancia materna: Los lactantes en riesgo deben ser alimentados con leche materna, ya que confiere protección inmunológica, madurez del enterocito e inmunomoduladores que regulan la respuesta inmunológica a nivel intestinal. La alimentación debe comenzar con pequeñas cantidades que se incrementan gradualmente. La leche materna humana pasteurizada de un banco de leche es una alternativa segura si la leche materna de la madre no está disponible.
- Fórmulas: Si la leche materna no está disponible, se utilizan fórmulas para prematuros. Deben evitarse leches artificiales hipertónicas.
- Protocolos de alimentación: La alimentación debe iniciarse con pequeñas cantidades y aumentarse gradualmente según protocolos estandarizados.
- Evitar estímulos innecesarios: Se deben evitar fármacos o material de contraste que puedan irritar el intestino.
- Manejo de la anemia y oxigenación: El control de la anemia y la adecuada oxigenación son importantes.
La prematuridad es uno de los principales factores de riesgo, por lo que la prevención de partos prematuros y el uso de corticoesteroides prenatales en madres con riesgo de parto prematuro pueden reducir la incidencia de ECN.
tags: #compilacion #intestinal #prematuros