La transición de la vida fetal a la neonatal marca un momento crítico y fascinante en el desarrollo humano, especialmente en lo que respecta a la circulación sanguínea. Durante la gestación, el sistema circulatorio del feto opera de manera significativamente distinta en comparación con la circulación postnatal. En el útero, el feto depende de la placenta para el intercambio de oxígeno y nutrientes.
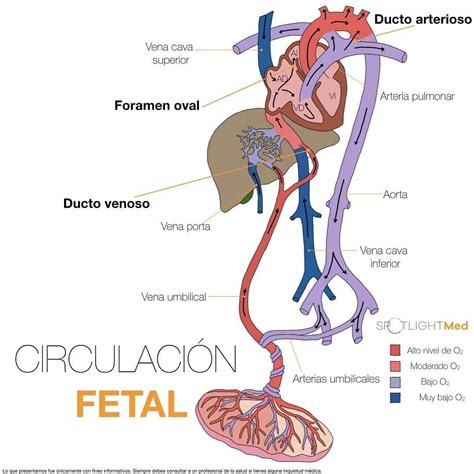
Circulación Fetal: Un Sistema Adaptado a la Vida Intrauterina
La sangre rica en oxígeno fluye desde la placenta al feto a través de la vena umbilical, entrando al abdomen fetal y mezclándose mínimamente con la sangre desoxigenada proveniente de las venas del feto. Esta mezcla cuidadosamente orquestada permite que la sangre con mayor contenido de oxígeno se dirija preferentemente hacia el corazón y el cerebro.
El foramen oval, una apertura entre las cavidades cardíacas derecha e izquierda (aurícula derecha y aurícula izquierda), juega un papel crucial en este proceso. Permite que la sangre oxigenada pase directamente a la circulación sistémica, evitando los pulmones aún no funcionales.
La sangre desoxigenada proveniente de la circulación sistémica fetal regresa al corazón y, en lugar de dirigirse mayoritariamente a los pulmones, una porción significativa es desviada hacia la aorta descendente a través del conducto arterioso (DA), debido a la alta resistencia vascular pulmonar. El otro porcentaje fluye hacia los pulmones fetales para suministrarles oxígeno.
La vena cava inferior contiene tanto sangre oxigenada proveniente de la placenta (a través de la vena umbilical y el conducto venoso) como sangre desoxigenada de las extremidades inferiores, abdomen y pelvis. En la unión de la vena cava inferior y la aurícula derecha, la válvula de la vena cava inferior (válvula de Eustaquio) dirige la sangre más oxigenada hacia la aurícula izquierda a través del foramen oval.
Desde la aurícula izquierda, la sangre pasa al ventrículo izquierdo y es eyectada hacia la aorta ascendente, asegurando la perfusión de órganos fetales vitales como el miocardio y el cerebro. La sangre desoxigenada en la aurícula derecha pasa al ventrículo derecho y, de allí, se dirige hacia la arteria pulmonar principal durante la sístole.
El conocimiento del entorno fetal (matroambiente) es fundamental para el manejo adecuado de embarazos de alto riesgo. La medicina preventiva puede mejorar las tasas de morbimortalidad perinatal y disminuir la incidencia de partos pretérmino o de recién nacidos (RN) hipotróficos. La profilaxis de la toxemia, la desnutrición y otras patologías pueden prevenir lesiones neurológicas en el RN.
Limitación en el Crecimiento Fetal (RCF)
La restricción en el crecimiento fetal (RCF) se define como la incapacidad del producto para alcanzar su potencial genético de crecimiento y desarrollo, resultando en un peso menor al percentil 10 para su edad gestacional. En embarazos de menos de 34 semanas con fetos por debajo del percentil 10 y un índice de pulsatilidad (IP) de la arteria umbilical mayor a +2 desviaciones estándar (DE) para la edad gestacional, se considera RCF.
Los RN hipotróficos, a menudo, presentan hipoxia crónica durante el embarazo, sufrimiento fetal agudo durante el parto, y a corto plazo en la vida neonatal pueden experimentar acidosis e hipoglicemia. A largo plazo, existe el riesgo de lesiones neurológicas irreversibles.
Los factores que interfieren con el potencial de crecimiento pueden ser genéticos, cromosomopatías, infecciones (como rubeola o citomegalovirus), causas maternas, placentarias o el efecto de fármacos. Otros autores sugieren que la causa es un aporte insuficiente de elementos para el desarrollo normal a través de tres procesos fisiopatológicos: patología en la sangre materna, reducción del flujo sanguíneo úteroplacentario o alteraciones en el transporte transplacentario.
Factores como niveles socioeconómicos y culturales bajos asociados a mala alimentación, anemia, hipoxia en madres que habitan en zonas de gran altitud, o problemas cardíacos maternos con disminución de la PO2, pueden influir. El tabaquismo materno desvía la curva de disociación de la hemoglobina, disminuyendo el aporte de oxígeno a los tejidos.
La reducción del flujo úteroplacentario, como se demostró en estudios con ratas al ligar una arteria uterina, produce un retardo en el crecimiento fetal y placentario. Cuando existe compromiso en la unidad fetoplacentaria, se observa retraso en el crecimiento y peso del producto, pudiendo ocasionar parto pretérmino u óbito fetal.
Los sinónimos de RN hipotrófico incluyen dismaduro, malnutrido o con retardo en el crecimiento intrauterino. Tradicionalmente, el diagnóstico se realizaba clínicamente midiendo la altura uterina y el perímetro abdominal. Actualmente, el ultrasonido para determinar el diámetro biparietal fetal y correlacionarlo con la edad de gestación es una herramienta útil, y las mediciones seriadas confirman el diagnóstico.
Estudio Comparativo de Frecuencia Cardíaca Fetal en Restricción del Crecimiento
Un estudio prospectivo, comparativo y exploratorio se llevó a cabo para determinar los valores de la frecuencia cardíaca fetal (FCF) y las aceleraciones en fetos con restricción en el crecimiento y desarrollo, comparándolos con un grupo testigo de embarazos normales.
La muestra consistió en 40 pacientes, divididas en dos grupos: 20 embarazadas con diagnóstico de RCF (grupo problema) y 20 con embarazo normal (grupo testigo). Se utilizaron métodos como ultrasonido para medir el diámetro biparietal y registros de FCF y contractilidad uterina.
Los resultados indicaron que, en comparación con el grupo testigo, la FCF basal en el grupo problema se incrementó en 5 latidos por minuto, mientras que la amplitud de las aceleraciones disminuyó en 3 latidos. Estas diferencias fueron altamente significativas (p<).
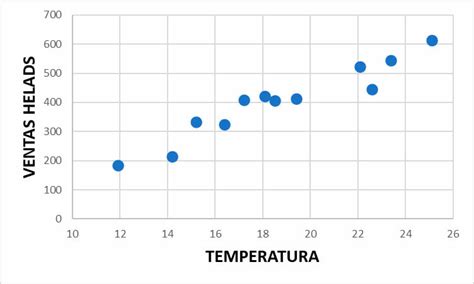
Se elaboraron diagramas de dispersión y se calculó la regresión lineal para el diámetro biparietal fetal en relación con la edad gestacional. La ecuación de la recta para el grupo con RCF fue y=0,547x+64,38 con un coeficiente de correlación R²=0,3561, mientras que para el grupo normal fue y=2,0344x+12,944 con R²=0,9981.
Al comparar las medias del diámetro biparietal entre ambos grupos, no se encontraron diferencias significativas. Sin embargo, al evaluar el peso y la talla de los recién nacidos, el grupo problema presentó un decremento de 243g y 2cm en comparación con el grupo testigo, diferencias que también fueron significativas (p<).
Transición a la Circulación Neonatal
El momento del nacimiento trae consigo una transformación asombrosa en la circulación. Con el primer aliento, los pulmones se expanden, reduciendo la resistencia al flujo sanguíneo pulmonar y aumentando el retorno de sangre al lado izquierdo del corazón.
El corte del cordón umbilical elimina la circulación placentaria, obligando al corazón a asumir por completo la responsabilidad de oxigenar la sangre a través de los pulmones. Tras el nacimiento, estructuras circulatorias específicas del feto, como el ductus arteriosus, comienzan a cerrarse, asegurando que la sangre fluya adecuadamente a través del corazón y los pulmones.
El cierre del ductus arteriosus se facilita por la contracción del músculo liso inducida por cambios en la concentración de oxígeno y la disminución de las prostaglandinas. El foramen oval también se cierra gradualmente debido a cambios en las presiones auriculares. La disminución de la resistencia vascular pulmonar (RVP) y el aumento del retorno venoso pulmonar a la aurícula izquierda son cruciales para este proceso.
La transición de la circulación fetal a la neonatal es un testimonio de la complejidad y la adaptabilidad del cuerpo humano. Este cambio no solo refleja la increíble capacidad de adaptación del recién nacido, sino que también subraya la importancia de un seguimiento cuidadoso durante las primeras etapas de la vida para asegurar que estas adaptaciones se realicen con éxito.
Frecuencia Cardíaca Fetal y su Relevancia
La frecuencia cardíaca fetal (FCF) se refiere a los latidos del corazón del feto por minuto. El corazón fetal aparece alrededor de la sexta semana de gestación y su latido puede detectarse mediante ecografía Doppler gestacional a partir de la décima semana. Se puede escuchar con la corneta de Pinard a partir de la vigésima semana o con un doppler obstétrico.
En casos de sufrimiento fetal crónico, el organismo fetal puede adaptar su sistema circulatorio para asegurar el aporte de oxígeno a órganos vitales como el miocardio, cerebro y pulmones, mediante vasodilatación en estas áreas y vasoconstricción en territorios menos prioritarios. Esto puede ocurrir sin alteraciones evidentes en la FCF basal.
El estudio de la FCF y sus aceleraciones es fundamental para evaluar el bienestar fetal. Patrones reactivos de la FCF se consideran un signo de bienestar fetal, aunque esta observación puede no ser universalmente aplicable en todas las poblaciones o condiciones patológicas.
CIRCULACIÓN FETAL ‼️
Consideraciones en Recién Nacidos a Término y Prematuros
En recién nacidos a término, la transición a la vida extrauterina generalmente ocurre sin problemas, con un compromiso hemodinámico mínimo. Sin embargo, en casos de asfixia perinatal, hipoplasia pulmonar grave o prematuridad, la transición puede verse comprometida.
En recién nacidos prematuros, la transición circulatoria puede ser más desafiante debido a la inmadurez pulmonar y cardiovascular. Pueden presentar mayor incidencia de persistencia de shunts fetales y requerir intervenciones para mantener una perfusión adecuada de los órganos.
El compromiso hemodinámico en neonatos, especialmente en aquellos con encefalopatía hipóxico-isquémica (EHI) moderada a severa, puede manifestarse con disminución del gasto cardíaco y mala perfusión de órganos diana. La optimización del flujo sanguíneo a los órganos es crucial en estos casos.
La evaluación del estado hemodinámico neonatal puede realizarse mediante diversas técnicas, incluyendo ecocardiografía, monitorización de gasto cardíaco por ultrasonido y resonancia magnética cardíaca. La velocimetría Doppler es una herramienta valiosa para evaluar el flujo sanguíneo en varios órganos.
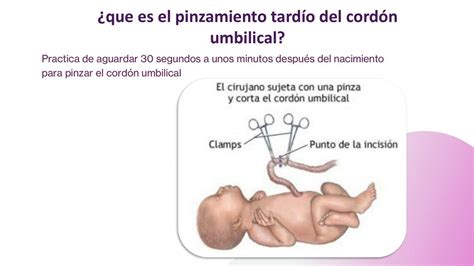
Estrategias de Manejo del Cordón Umbilical
Las estrategias de manejo del cordón umbilical, como el pinzamiento tardío del cordón umbilical (DCC) o el pinzamiento inmediato del cordón umbilical (ICC), tienen implicaciones en la transición circulatoria neonatal.
El DCC, idealmente realizado después de que los pulmones se hayan aireado, permite una transferencia de sangre del compartimento placentario al feto, lo que puede mejorar la precarga del ventrículo izquierdo después del pinzamiento del cordón. Se han observado beneficios del DCC en términos de volumen sanguíneo, hemoglobina y hierro en neonatos, especialmente en prematuros.
Sin embargo, el DCC puede estar asociado con un aumento de la bilirrubina y la policitemia en algunos casos. La decisión sobre el momento del pinzamiento del cordón debe considerar la condición clínica del neonato y las recomendaciones médicas.
La transición circulatoria neonatal es un proceso fisiológico complejo y adaptable. La comprensión de sus mecanismos y las posibles alteraciones es fundamental para el cuidado óptimo de los recién nacidos, especialmente en situaciones de riesgo como la restricción del crecimiento fetal o la prematuridad.
tags: #circulacion #sanguinea #fetal #frecuencia #cardiaca #a