La placenta previa es una condición obstétrica en la cual la placenta se implanta en la parte inferior del útero, cubriendo parcial o totalmente el orificio cervical interno. Esta anomalía puede generar complicaciones significativas durante el embarazo y el parto, siendo el sangrado vaginal indoloro el síntoma más característico.
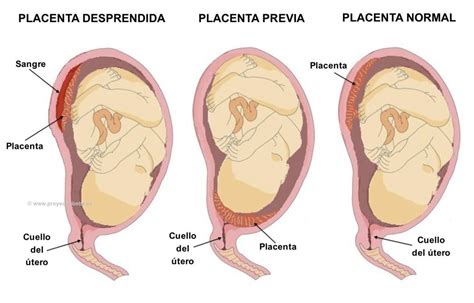
¿Qué es la Placenta Previa?
La placenta es un órgano vital que se desarrolla durante el embarazo para proporcionar oxígeno y nutrición al feto, además de eliminar los desechos. Normalmente, se adhiere a la parte superior o lateral del útero. En los casos de placenta previa, la implantación ocurre en el segmento inferior del útero, lo que puede resultar en que la placenta cubra parcial o totalmente la abertura hacia el cuello del útero.
Es importante diferenciar la placenta previa de la placenta baja. La placenta baja se encuentra cerca del orificio cervical interno pero sin cubrirlo, generalmente a menos de 2 cm de distancia. La placenta previa, por su parte, cubre parcial o totalmente este orificio.
Tipos de Placenta Previa
La clasificación de la placenta previa se basa en la extensión de la cobertura del orificio cervical interno:
- Placenta Baja: El borde placentario no cubre el orificio interno, pero está a menos de 2 cm de él.
- Placenta Marginal: La placenta se encuentra al lado del cuello uterino, sin llegar a cubrir la abertura.
- Placenta Previa Parcial (oclusiva parcial): La placenta cubre una parte de la abertura cervical.
- Placenta Previa Total (oclusiva total): La placenta cubre completamente la abertura cervical.
Incidencia y Factores de Riesgo
La incidencia de la placenta previa varía entre 0.3% y 0.8% de los embarazos, dependiendo de la población estudiada, y se estima en aproximadamente 5 por cada 1000 nacimientos. Ciertos factores incrementan la probabilidad de desarrollar esta condición:
- Antecedente de cesárea previa: El riesgo aumenta significativamente con cada cesárea previa. La incidencia de acretismo placentario (una complicación asociada) es del 3% en pacientes con una cesárea previa y puede ascender al 11-25% si además existe placenta previa.
- Multiparidad (alto número de embarazos previos).
- Edad materna avanzada.
- Antecedente de placenta previa en un embarazo anterior.
- Útero con malformaciones o cicatrización en el revestimiento uterino (debido a cirugías como legrados, miomectomías o abortos previos).
- Embarazos múltiples (gemelos, trillizos).
- Fertilización in vitro (FIV).
- Tabaquismo.
- Consumo de cocaína.
Síntomas de la Placenta Previa
El síntoma más distintivo de la placenta previa es el sangrado vaginal de color rojo brillante, que suele ser indoloro y aparece después de la semana 20 de gestación. Este sangrado puede ser intermitente, presentándose en episodios que pueden cesar por sí solos pero reaparecer días o semanas después.
En algunos casos, el sangrado puede ir acompañado de contracciones uterinas. A menudo, el sangrado no tiene un desencadenante aparente, aunque puede ocurrir después de relaciones sexuales o durante un examen médico. Es importante destacar que la fuente del sangrado en la placenta previa es materna.
En ocasiones, la placenta previa puede ser asintomática y detectarse incidentalmente durante una ecografía de rutina del segundo trimestre.
Cuándo Consultar al Médico
Cualquier episodio de sangrado vaginal durante el segundo o tercer trimestre del embarazo debe ser evaluado por un profesional de la salud de inmediato. Un sangrado intenso puede ser potencialmente mortal y requerir una cesárea de emergencia, incluso si el embarazo no ha llegado a término.
Diagnóstico
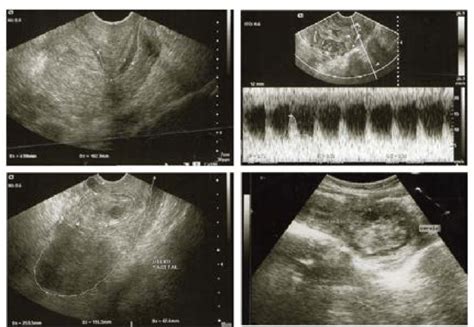
El diagnóstico de la placenta previa se confirma mediante ecografía. Dada la posibilidad de que un examen pélvico digital aumente el sangrado, este se contraindica si no se ha descartado previamente la placenta previa con ecografía, especialmente después de las 20 semanas de gestación.
La ecografía transvaginal es el método más seguro y fiable para diagnosticar esta condición. En presencia de placenta previa, se recomienda la monitorización de la frecuencia cardíaca fetal.
Complicaciones Asociadas
La placenta previa incrementa el riesgo de varias complicaciones, entre las que se incluyen:
- Hemorragia posparto (HP): La capacidad de contracción del segmento uterino inferior, donde se localiza la placenta previa, es deficiente, lo que puede dificultar la hemostasia una vez retirada la placenta y llevar a una hemorragia incontrolable.
- Parto prematuro: La placenta previa aumenta en 8 veces el riesgo de sufrir un parto pretérmino.
- Mala presentación fetal: La posición anómala de la placenta puede influir en la presentación del feto.
- Restricción del crecimiento fetal: Una perfusión uteroplacentaria alterada puede afectar la oxigenación y el crecimiento del bebé.
- Vasa previa: Los vasos del cordón umbilical se extienden hacia el cuello uterino sin la protección de la gelatina de Wharton, aumentando el riesgo de desgarro y hemorragia fetal.
- Inserción velamentosa del cordón umbilical: El cordón se inserta en las membranas fetales en lugar de directamente en la placenta.
- Espectro de placenta acreta: La placenta previa, especialmente en combinación con cesáreas previas, aumenta el riesgo de que la placenta crezca de forma anormal dentro o a través de la pared del útero.
Manejo y Tratamiento
El manejo de la placenta previa depende de la semana de gestación, la cantidad de sangrado y la estabilidad de la madre y el feto.
Tratamiento Conservador
En casos de sangrado leve antes de las 36 semanas de gestación, se puede optar por un tratamiento conservador que incluye:
- Reposo modificado: Evitar actividades que aumenten la presión intraabdominal y abstenerse de relaciones sexuales y el uso de tampones.
- Hospitalización: Para monitorización continua de la madre y el feto, especialmente si el sangrado es recurrente.
- Medicamentos:
- Tocolíticos: Para intentar detener o retrasar las contracciones.
- Corticosteroides: Como la dexametasona, para acelerar la madurez pulmonar fetal, especialmente si se prevé un parto antes de las 34 semanas o entre las 34 y 36 semanas si no se han administrado previamente.
- Antibióticos: Para prevenir o tratar infecciones, como en el caso de ruptura prematura de membranas.
- Sulfato de magnesio: Para la neuroprotección fetal.
- Rhogam: Inmunoglobulina D si la madre es Rh negativo para prevenir la iso-inmunización.
Si el sangrado se detiene y la madre y el feto están estables, se puede permitir la deambulación y, en algunos casos, el alta hospitalaria con seguimiento ambulatorio.
Parto y Cesárea
El momento del parto se determina en función del bienestar materno y fetal. En general:
- Si la madre y el feto están estables, se puede planificar un parto por cesárea entre las semanas 36 y 37 6/7.
- En casos de sangrado grave, inestabilidad hemodinámica materna o hallazgos fetales anormales, se indica una cesárea inmediata.
Un parto vaginal puede ser una opción solo en casos de placenta baja, donde el borde placentario está a menos de 1.5-2.0 cm del orificio cervical y tras una cuidadosa evaluación conjunta con la paciente.
Placenta increta, intervención colaborativa entre 3 especialistas.
Caso Clínico: Placenta Previa Total con Acretismo y Ruptura Prematura de Membranas
Se presenta el caso de una paciente de 31 años, en su segundo embarazo (30.2 semanas de gestación), con antecedente de cesárea previa. Acudió al servicio médico por presentar salida de líquido transvaginal, confirmándose la ruptura prematura de membranas pretérmino (RPM) mediante cristalografía y la prueba de Amnisure®. La valoración médica reveló placenta previa total con características de acretismo placentario (lagunas placentarias, flujo turbulento, grosor miometrial < 1 mm y pérdida de la interfase deciduomiometrial).
Tras comprobar el bienestar fetal, se inició tratamiento conservador para la RPM, incluyendo antibióticos (ampicilina, eritromicina, amoxicilina) y maduración pulmonar con dexametasona. El embarazo se interrumpió por vía abdominal a las 31 semanas de gestación debido al inicio de actividad uterina regular. Se realizó una cesárea, y la pieza placentaria se envió a patología. La madre fue dada de alta dos días después sin complicaciones. El reporte de patología confirmó el acretismo placentario.
El recién nacido ingresó en la unidad de cuidados intensivos neonatales por complicaciones de la prematurez, siendo dado de alta 17 días después. Este caso ilustra la complejidad de la coexistencia de placenta previa con acretismo y ruptura prematura de membranas pretérmino, una complicación poco común que requiere vigilancia materno-fetal exhaustiva y, a menudo, un manejo conservador inicial.
En la discusión del caso, se resalta la falta de publicaciones sobre la atención médica conjunta de estas dos alteraciones. Se subraya la importancia del tratamiento conservador de la RPM con esteroides, antibióticos y vigilancia estrecha, y la decisión de finalizar el embarazo en respuesta a la actividad uterina regular. La finalización del embarazo en este caso permitió prolongarlo cinco días, beneficiando al binomio madre-hijo.
Caso Clínico: Hemorragia Posparto por Placenta Previa Oclusiva
Otro caso presentado es el de una mujer de 39 años, secundigesta, con antecedente de cesárea previa, quien acudió a las 31+1 semanas de gestación por metrorragia escasa. Se diagnosticó placenta previa oclusiva, iniciando maduración pulmonar fetal. Al día siguiente, presentó sangrado vaginal muy abundante, lo que llevó a una cesárea urgente para la extracción de un feto de 1.015 g.
Durante la cesárea, se evidenció un sangrado del lecho placentario mayor de lo habitual. Aproximadamente una hora después, se reintervino por hemorragia no controlable, realizándose una histerectomía obstétrica y ligadura de la ilíaca interna derecha. A pesar de estas medidas, el sangrado persistió, confirmándose una coagulación intravascular diseminada (CID). Se requirió transfusión masiva de hemoderivados y, como último recurso, se aplicó un taponamiento pélvico con un grueso paquete de compresas.
La paciente fue trasladada a la UCI, donde evolucionó favorablemente. Tras 48 horas, se retiró el paquete de compresión pélvica en una reintervención sin incidencias. La paciente fue extubada y posteriormente dada de alta a planta de hospitalización. Desarrolló colecciones líquidas pélvicas y derrame pleural, tratadas con drenaje y antibioterapia, evolucionando favorablemente hasta el alta hospitalaria a los 21 días.
Discusión del Caso
Este caso destaca la severidad de la hemorragia posparto asociada a placenta previa oclusiva, que puede ser incontrolable y complicarse con CID. Se revisan las diversas técnicas quirúrgicas y médicas para el manejo de la hemorragia, incluyendo el uso de uterotónicos, ligaduras vasculares y la histerectomía. El taponamiento pélvico, aunque excepcional en obstetricia, se presentó como una medida resolutiva y potencialmente salvadora de vidas en este escenario crítico.