La adaptación del recién nacido a los cambios que ocurren tras el nacimiento es un desafío crucial en la medicina perinatal. Una transición exitosa a la vida postnatal es un indicador clave de salud infantil.
La "Hora de Oro" Neonatal
El concepto de "hora de oro" (del inglés "Golden hour") se ha adoptado de la medicina de urgencias del adulto. En el contexto neonatal, abarca los primeros 60 minutos de vida del recién nacido, tanto a término como pretérmino. Este período incluye intervenciones médicas basadas en evidencia científica diseñadas para mejorar el pronóstico a corto y largo plazo del neonato.
Transición Fisiológica del Feto al Recién Nacido
Sistema Respiratorio
Durante la vida intrauterina, el feto depende del soporte materno para nutrición, hemodinamia e intercambio gaseoso a través de la placenta. El pulmón fetal está lleno de líquido. La transición a la vida extrauterina requiere el vaciamiento de este líquido, facilitado por el paso por el canal del parto y, especialmente, por el inicio del llanto o la respiración espontánea. El agua liberada del alvéolo pasa al intersticio pulmonar y puede reingresar en las horas siguientes, siendo esto más probable en partos prematuros, lo que explica la mayor incidencia de distrés respiratorio inmediato en estos casos.
Una vez que el agua se elimina del intersticio, la presión intersticial se vuelve negativa, permitiendo la expansión pulmonar completa durante la espiración. El pinzamiento del cordón umbilical después del inicio de las respiraciones aumenta las resistencias vasculares sistémicas y disminuye las pulmonares, lo que conduce al cierre de los cortocircuitos fetales. El corazón izquierdo comenzará a bombear sangre oxigenada al resto del organismo.
Termorregulación
El recién nacido pasa de un ambiente líquido y térmicamente estable a un medio aéreo, lo que facilita la pérdida de calor por evaporación y conducción. La termorregulación neonatal reemplaza la termoestabilidad intrauterina, implicando un aumento en el consumo de oxígeno. A pesar de los avances, hasta un 40-50% de los neonatos presentan hipotermia en la primera hora de vida, un factor de mortalidad independiente.
La forma más efectiva de estabilizar la temperatura en neonatos a término o pretérmino tardío que no requieren reanimación es el contacto piel con piel inmediato tras el nacimiento. Esta medida debe mantenerse ininterrumpidamente al menos durante los primeros 60 minutos, y preferiblemente 90-120 minutos. En recién nacidos pretérmino, la hipotermia se asocia a un incremento significativo de la mortalidad.
Tras el nacimiento, se produce una rápida pérdida de calor por conducción, evaporación, convección y radiación. Para prevenir la hipotermia en prematuros, es esencial mantener un ambiente térmico neutro y una humedad adecuada, con una temperatura en la sala de reanimación de al menos 26ºC y evitando corrientes de aire. El calentamiento previo de la cuna térmica también es importante. Se debe evitar la hipertermia (temperatura superior a 37.5ºC).

Circulación Sanguínea
La adaptación circulatoria implica cambios significativos. Durante la vida fetal, la placenta proporciona soporte y el sistema cardiovascular está adaptado para distribuir sangre oxigenada preferentemente al miocardio y al cerebro. La comunicación entre aurículas a través del foramen oval y la presencia del conducto arterioso son características clave.
Con la primera inspiración, se produce una expansión alveolar y expulsión de líquido pulmonar fetal, lo que disminuye la resistencia vascular pulmonar. Esto permite que la sangre del ventrículo derecho, al ser eyectada, ingrese en los pulmones para oxigenarse. El pinzamiento del cordón umbilical, especialmente el tardío (30 segundos a 3 minutos después del nacimiento), facilita el cierre de los cortocircuitos fetales y el establecimiento de la circulación sistémica normal. La circulación placentaria contiene un volumen significativo de sangre fetal (110-115 ml/kg).
El pinzamiento precoz del cordón umbilical se produce a los 15 segundos del nacimiento, mientras aún hay circulación entre placenta y recién nacido. El pinzamiento tardío ocurre una vez detenida esta circulación. El ordeño del cordón se ha asociado con oscilaciones del flujo cerebral y un mayor riesgo de hemorragia intraventricular en prematuros extremos.
Sistema Nervioso Central
El sistema nervioso es el órgano más inmaduro en el recién nacido. La adaptación neurológica es fundamental para la supervivencia y el desarrollo posterior. En casos de encefalopatía hipóxico-isquémica, se recomienda la monitorización con electroencefalograma.
Manejo y Cuidados del Recién Nacido
Reanimación Neonatal
La reanimación neonatal es prioritaria ante apnea o bradicardia. La ventilación con presión positiva, idealmente con gases calientes y humidificados, es esencial. Se recomiendan frecuencias de 40-60 respiraciones por minuto (rpm), tiempos inspiratorios cortos, una presión positiva al final de la espiración (PEEP) de 5-7 cmH2O y una presión inspiratoria máxima (PIP) de 20-25 cmH2O en pretérminos y 25-30 cmH2O en a término, ajustando según la respuesta de la frecuencia cardíaca.
El uso de aire ambiente para la reanimación ha demostrado ser tan eficaz como el oxígeno al 100% y reduce la mortalidad y los efectos de la hiperoxia, siendo la recomendación actual para recién nacidos mayores de 35 semanas. La pulsioximetría se utiliza para ajustar el oxígeno y alcanzar saturaciones específicas, evitando niveles excesivamente altos.
La frecuencia cardíaca es el parámetro fundamental para evaluar la respuesta a la reanimación. La monitorización con pulsioximetría es recomendada en recién nacidos a término que requieren ventilación y en prematuros menores de 32 semanas. Si la frecuencia cardíaca se mantiene por debajo de 60 lpm a pesar de ventilación eficaz, se inicia masaje cardíaco (frecuencia 3:1) y, si no hay recuperación, se administra adrenalina intravenosa diluida (0.1-0.3 ml/kg de 1:10.000).
El equipo de reanimación debe estar compuesto por al menos dos reanimadores. En partos de bajo riesgo, al menos un reanimador con conocimientos de RCP avanzada; en partos de riesgo, ambos deben tener dichos conocimientos. La comunicación constante y el seguimiento del esquema evaluación-intervención-respuesta son cruciales.
Se recomienda la presencia de los padres en el momento de la reanimación y se les debe informar sobre las maniobras realizadas y su necesidad.
Reanimación neonatal: técnicas y nemotecnias
Nutrición y Lactancia Materna
El inicio precoz de la nutrición es fundamental para evitar el catabolismo. En recién nacidos a término, se prioriza el amamantamiento precoz, idealmente dentro de la primera hora de vida, aprovechando el estado de alerta tranquila del neonato. El método piel con piel (CPP) fomenta este vínculo y la lactancia.
Todas las madres tienen derecho a información clara e imparcial sobre la lactancia materna. La lactancia a demanda es la forma óptima de alimentar al niño, con beneficios para madre e hijo. Si el neonato no se agarra al pecho espontáneamente, se ofrecerá ayuda para el agarre antes de que finalice la primera hora.
En recién nacidos pretérminos, se aplican recomendaciones similares si su madurez lo permite. En casos de ingreso en UCI Neonatal o inestabilidad respiratoria/hemodinámica, se asegura el aporte de glucosa (generalmente al 10%) de forma precoz.
El calostro, la leche de los primeros días, es rico en nutrientes y anticuerpos, con efecto laxante que ayuda a la expulsión del meconio y previene la ictericia. Los recién nacidos en riesgo de hipoglucemia (prematuros, bajo peso, hijos de madres diabéticas, etc.) deben recibir aporte externo de glucosa en la primera hora para mantener niveles entre 50-100 mg/dl.
Prevención de Infecciones
La prevención de infecciones es un pilar básico. La sepsis neonatal y la prematuridad son causas comunes de morbimortalidad. Los recién nacidos prematuros requieren estrictas medidas de asepsia. Al ingresar a la unidad, se debe extraer un hemocultivo y valorar factores de riesgo de infección vertical al prescribir antibióticos.
El hemocultivo es la prueba "Gold Estándar" para confirmar la sepsis. No existe un marcador sanguíneo ideal para el diagnóstico o control de infecciones neonatales.
Evaluación y Diagnóstico
El recién nacido prematuro puede requerir diversas pruebas complementarias en su primera hora de vida, como hemograma, bioquímica básica, gasometría, hemocultivo, cultivos de superficie y radiografía de tórax. La tendencia actual es individualizar estas pruebas y valorar su rentabilidad.
La ecografía pulmonar es una técnica inocua y accesible que permite diagnosticar rápidamente complicaciones como el neumotórax. El registro continuo de constantes cardiorrespiratorias (frecuencia cardíaca, respiratoria, ECG, tensión arterial no invasiva, saturación de oxígeno) es fundamental durante la "hora de oro".
Para un examen físico adecuado, el recién nacido debe estar desnudo sobre una superficie firme y acolchada. La evaluación debe ser sistemática y exhaustiva, registrando mediciones somatométricas y comparándolas con curvas de crecimiento (ej. Fenton).
Características Somatométricas y Físicas del Recién Nacido
Somatometría
Peso: Tras el nacimiento, se produce una pérdida de peso fisiológica del 5-10% en la primera semana, que puede llegar al 15-20% en prematuros. El peso se recupera hacia el décimo día.
Longitud: Se mide con un tallímetro rígido.
Circunferencia craneal: Se mide con una cinta métrica flexible. El perímetro craneal normal oscila entre 33 y 35 cm.
Piel
La piel del recién nacido actúa como barrera y protección. Está compuesta por epidermis, dermis y tejido celular subcutáneo. La dermis es más delgada y menos elástica que en el adulto. El lanugo, un vello fino, cubre la piel y desaparece tras la primera semana.
Son comunes lesiones cutáneas benignas y transitorias, como la mancha salmón (nevo simple o hemangioma macular), a menudo llamada "picotazo de la cigüeña", que se localiza en frente, nariz, entrecejo, labio superior y nuca, y se acentúa con el llanto. Otra lesión es la mancha mongólica (mácula pigmentada azul-grisácea), común en poblaciones asiáticas y negras, localizada en la región lumbosacra y glúteos, que tiende a atenuarse con el crecimiento.
La costra láctea son placas descamativas amarillentas y grasientas en el cuero cabelludo, frecuente en las primeras semanas de vida, considerada una forma temprana de dermatitis seborreica.
Cabeza y Cráneo
El cráneo del recién nacido tiene huesos blandos y cartilaginosos que se amoldan durante el parto. Presenta dos fontanelas fisiológicas: la anterior (bregmática), de 2.5 a 5 cm, que une los huesos frontal y parietal y se cierra entre los 9 y 18 meses; y la posterior, más pequeña.
El parto puede causar patologías craneales por fuerzas mecánicas. Se describen cefalohematomas (hemorragias subperiósticas) y ocasionalmente zonas de menor consistencia ósea.
Ojos
Se evalúa el reflejo pupilar rojo mediante oftalmoscopia. La córnea debe ser transparente. Puede haber edema palpebral en las primeras horas. Los neonatos enfocan a corta distancia (20-25 cm), siguen objetos brillantes y no distinguen colores inicialmente.
Oído
Se examina la posición y morfología auricular. La parte superior del pabellón suele estar a la altura del ángulo externo de los ojos. Se evalúa la respuesta auditiva.
Nariz, Boca y Garganta
La nariz es cartilaginosa, a menudo plana y achatada tras el nacimiento. Pueden aparecer quistes de retención (lesiones blanquecinas), dientes congénitos (que pueden causar problemas en la lactancia), y paladar hendido. La candidiasis oral (muguet) se manifiesta como placas blancas en lengua y mucosas.
En la boca puede aparecer el "rodete o callo de succión" en el labio superior. En el paladar, pueden observarse perlas de Ebstein o nódulos de Bohn.
Cuello
El cuello es corto y grueso. Se evalúa la movilidad pasiva. Una fractura de clavícula se manifiesta por crepitación, mala posición del brazo y reflejo de Moro asimétrico.
Tórax
El tórax tiene forma cilíndrica. Pueden presentarse pectus excavatum (hundimiento del esternón) o pectus carinatum (tórax en quilla). Las mamilas pueden mostrar intumescencia mamaria y, a veces, secreción de un líquido similar al calostro ("leche de bruja").
Abdomen
El abdomen es macroesplénico, grande y distendido, sobrepasando el nivel torácico debido al tamaño de las vísceras y la falta de tono muscular. Se observa peristaltismo visible. Son frecuentes la hernia umbilical y la diástasis de rectos abdominales.
En el cordón umbilical se verifican dos arterias y una vena.
Genitales
En las niñas, los labios menores y el clítoris son edematosos y prominentes. En los niños, el pene presenta fimosis fisiológica (3-4 cm en término), y el escroto es pigmentado y rugoso. Un pene inferior a 1 cm es anormal. Se pueden presentar hipo o epispadias.
Ano y Recto
Se inspecciona el ano para verificar su permeabilidad, posición y tamaño.
Extremidades
Las extremidades son proporcionalmente más pequeñas que el resto del cuerpo. Se comprueba la presencia de todos los dedos y pulsos periféricos. Las anomalías pueden deberse a traumatismos obstétricos o postura fetal.
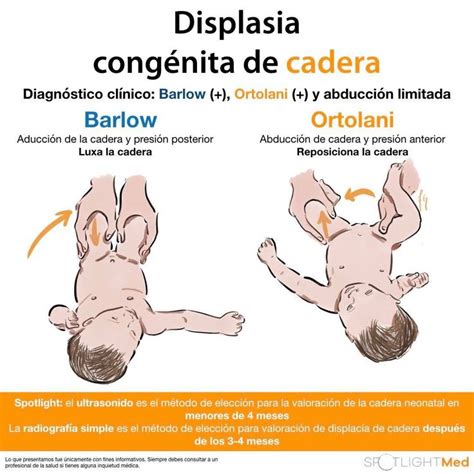
La displasia evolutiva de caderas, que abarca displasia, subluxación y luxación, se evalúa con maniobras como Ortolani y Barlow. Una limitación de la abducción mayor de 60 grados en un niño mayor de 14 días puede ser sospechosa.
La artrogriposis se caracteriza por la fijación y contractura de múltiples articulaciones.
Condiciones Fisiopatológicas Neonatales
Problemas Respiratorios
Los problemas respiratorios son una causa importante de mortalidad y morbilidad. La inmadurez de los mecanismos de adaptación respiratoria es clave en prematuros, mientras que en neonatos a término, la asfixia y malformaciones congénitas son factores alterantes.
La enfermedad de la membrana hialina (síndrome de distrés respiratorio) es la patología más grave y frecuente en prematuros, causada por déficit de surfactante pulmonar. Factores de riesgo incluyen prematuridad, anoxia perinatal, parto por cesárea, hijos de madres diabéticas y antecedentes familiares.
La taquipnea transitoria del RN se produce por retraso en la reabsorción de líquido amniótico, más común en partos por cesárea o con sedación materna. La taquipnea es el signo más llamativo.
El síndrome de aspiración meconial, frecuente en RN a término o postérmino con asfixia intraparto, puede evolucionar a complicaciones graves y presenta una imagen radiológica característica.
Ictericia Neonatal
El síndrome ictérico, causa frecuente de ictericia fisiológica, ocurre en las primeras 24 horas de vida por isoinmunización (anti-A, anti-B o Rh). La ictericia fisiológica del RN es común, se presenta de forma céfalo-caudal y generalmente no requiere tratamiento específico más allá de medidas higiénico-dietéticas y exposición a luz natural.
Enterocolitis Necrotizante
Es la urgencia quirúrgica neonatal más frecuente. Es más común en prematuros y bajo peso con antecedentes de hipoxia, causando daño isquémico intestinal. Los síntomas incluyen rechazo del alimento, irritabilidad, distensión abdominal, heces mucosanguinolentas y vómitos. Radiológicamente se observan niveles hidroaéreos, gas en la pared intestinal y neumoperitoneo. El tratamiento puede ser médico (nutrición parenteral, sonda nasogástrica, antibióticos) o quirúrgico en caso de perforación.
Trastornos Hematológicos
La poliglobulia fisiológica es común en neonatos a término. La función eritropoyética fetal aparece tempranamente en la gestación, con la médula ósea asumiendo el rol principal posteriormente.
Trastornos Metabólicos y Endocrinos
Los neonatos prematuros y de bajo peso pueden presentar alteraciones metabólicas como hipoglucemia, hipocalcemia e hiponatremia. Las crisis hipoglucémicas pueden prevenirse con alimentación precoz o tratarse con suero glucosado.
Clasificación y Valoración del Recién Nacido
La valoración del recién nacido se basa en su edad gestacional, peso y estado de salud.
Clasificación por Edad Gestacional
- Neonato de término: 36-42 semanas de gestación.
- Neonato pretérmino (prematuro): Menos de 36 semanas.
- Neonato postérmino: Más de 42 semanas.
Dentro de la prematuridad se distinguen grados: moderada, extrema (menos de 28 semanas, peso inferior a 1000 g), que requieren cuidados muy especializados y presentan alta morbimortalidad.
Clasificación por Peso de Nacimiento (PN)
- Adecuado para la edad gestacional: PN entre el percentilo 10 y 90.
- Pequeños para la edad gestacional: PN por debajo del percentilo 10.
- Alto peso para la edad gestacional: PN por encima del percentilo 90.
Factores de Riesgo de Infección
Se considera riesgo de infección la presencia de factores obstétricos (rotura prolongada de membranas, fiebre materna, parto prematuro, corioamnionitis) o nosocomiales (herida umbilical, alimentación parenteral, ventilación mecánica).
tags: #aspectos #neonatologicos #fisiologicos #que #giran #en