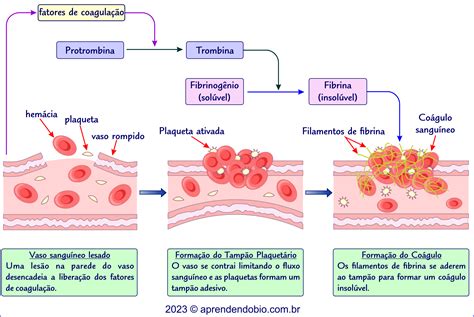
Durante el embarazo, las mujeres son más susceptibles a la formación de coágulos sanguíneos en sus venas, una condición conocida como trombosis venosa. Cuando estos coágulos se forman en las venas profundas de las piernas, existe el riesgo de que se desprendan fragmentos (émbolos) que puedan viajar hasta los pulmones, bloqueando el flujo sanguíneo y provocando un embolismo pulmonar. Estas situaciones pueden tener consecuencias graves.
Para abordar esta problemática, se emplean anticoagulantes, fármacos que ayudan a tratar los coágulos existentes y a prevenir la formación de nuevos. En embarazadas con mayor riesgo de coagulación, estos medicamentos diluyen la sangre, reduciendo así el riesgo de trombosis adicional y de embolismo pulmonar. Sin embargo, una de las complicaciones importantes del tratamiento anticoagulante es la hemorragia.
Tipos de Anticoagulantes Utilizados Durante el Embarazo
Durante la gestación, la heparina es el anticoagulante más comúnmente utilizado. Existen dos tipos principales:
- Heparina no fraccionada (HNF): Un fármaco más antiguo.
- Heparina de bajo peso molecular (HBPM): Una opción más moderna.
Ambos tipos de heparina tienen la ventaja de no atravesar la placenta, lo que se ha demostrado que los hace seguros durante el embarazo. En contraste, existen preocupaciones sobre los posibles efectos de la warfarina en el feto.
Se ha observado que la HBPM es más eficaz que la HNF en el tratamiento de la trombosis fuera del embarazo. Una revisión Cochrane planificó comparar estos dos tipos de heparina durante la gestación para evaluar su capacidad de reducir la coagulación y su seguridad, pero no se encontraron ensayos controlados aleatorios que cumplieran los criterios de inclusión.
Esto subraya la falta de evidencia proveniente de ensayos controlados aleatorios sobre la eficacia del tratamiento anticoagulante para la trombosis venosa profunda en el embarazo, así como sobre la eficacia comparativa de la HBPM frente a la HNF.
La Enfermedad Tromboembólica Venosa (ETV) en el Embarazo
Las complicaciones tromboembólicas son significativamente más frecuentes durante el embarazo debido a los cambios procoagulantes que ocurren fisiológicamente. El embarazo induce un estado de hipercoagulabilidad, aumentando el riesgo de trombosis hasta 5 a 10 veces durante la gestación y hasta 60 veces en el período posparto, especialmente en las primeras seis semanas. Esto se debe al incremento en la concentración plasmática de factores de coagulación como el factor von Willebrand, el factor VIII, el factor V y el fibrinógeno, junto con una resistencia adquirida a la proteína C activada, una reducción de los niveles de proteína S y una disminución de la función fibrinolítica, preparando al organismo para la hemostasia necesaria durante el parto.
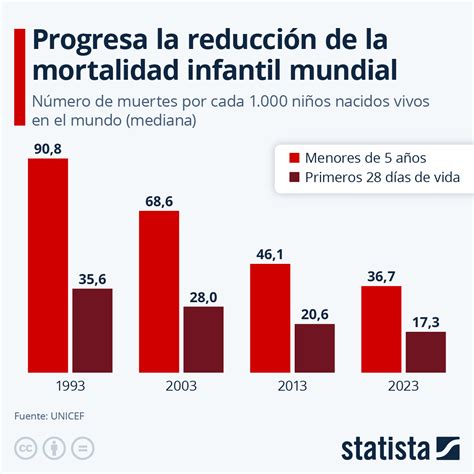
La enfermedad tromboembólica venosa (ETV) es la principal causa de mortalidad materna en los países desarrollados. Su prevalencia oscila entre 0,5 y 2 por cada 1.000 embarazos, siendo especialmente frecuente en el período puerperal. La mortalidad asociada varía entre 0,5 y 1,5 por cada 100.000 partos. La identificación de las mujeres de alto riesgo es crucial para prevenir complicaciones trombóticas. Las recomendaciones de tromboprofilaxis durante la gestación se basan en gran medida en opiniones de expertos, dada la limitación para realizar ensayos clínicos aleatorizados en embarazadas.
Recomendaciones Generales para la Prevención y Manejo
Se deben seguir una serie de recomendaciones generales para la valoración y manejo del riesgo trombótico en gestantes:
- Valoración del riesgo trombótico: Realizar una evaluación del riesgo trombótico al inicio del embarazo. Esta valoración debe repetirse si la paciente es hospitalizada, presenta complicaciones intercurrentes, o durante el parto y el puerperio inmediato.
- Información a gestantes de alto riesgo: Advertir a las gestantes de alto riesgo tromboembólico sobre las posibles manifestaciones clínicas de la ETV para que puedan identificarla precozmente.
- Profilaxis anteparto: Se aconseja profilaxis anteparto en pacientes con antecedentes de ETV idiopática o relacionada con anticonceptivos hormonales. No se recomienda profilaxis anteparto en pacientes con ETV secundaria.
- Profilaxis posparto: Se aconseja profilaxis posparto en pacientes con antecedentes de ETV.
- Trombofilia hereditaria: En mujeres con trombofilia hereditaria sin antecedentes de trombosis, no se aconseja profilaxis, incluso si hay antecedentes familiares.
- Fármaco de elección: Las heparinas de bajo peso molecular (HBPM) son el fármaco de elección para la profilaxis de ETV durante el embarazo.
- Dosis de HBPM: Se recomiendan dosis estándar de HBPM para la profilaxis anteparto y dosis estándar o intermedias para la profilaxis posparto.
- Monitorización: No se recomienda la monitorización de niveles de anti-Xa ni el recuento de plaquetas en pacientes que reciben HBPM a dosis profilácticas, a menos que se sospeche trombocitopenia inducida por heparina (un cuadro extremadamente raro en la gestación). Se aconseja un recuento basal de plaquetas antes de iniciar el tratamiento y a las 1-2 semanas posteriores.
- Anestesia epidural: Si se va a administrar anestesia epidural, la HBPM debe suspenderse al menos 12 horas antes si se usa a dosis profilácticas, y 24 horas si es a dosis intermedias o terapéuticas. Se puede reiniciar la HBPM 4-6 horas después de la retirada del catéter epidural. Si se mantiene el catéter, este debe retirarse al menos 12 horas después de la última dosis profiláctica o 24 horas después de la última dosis terapéutica de HBPM. La heparina no fraccionada se puede reiniciar de 1 a 8 horas después de la retirada del catéter epidural, según criterio de anestesia.
Estratificación del Riesgo Trombótico
La estratificación del riesgo trombótico es fundamental para identificar a las pacientes de alto riesgo que podrían beneficiarse de una profilaxis adecuada. La valoración del riesgo trombótico debe realizarse idealmente antes de la gestación, una vez lograda esta, y repetirse a lo largo de todo el embarazo y el posparto, especialmente si surgen nuevas situaciones clínicas que puedan modificar el riesgo basal. En el posparto, la reevaluación es especialmente importante, ya que es el período más trombogénico.
No existe un consenso internacional unificado sobre todas las variables a considerar en la estratificación del riesgo de la gestante. Sin embargo, se proponen enfoques que integran las principales guías clínicas existentes, diferenciando entre la valoración antenatal y posparto.
Valoración del Riesgo Trombótico Antenatal y Recomendaciones
La valoración del riesgo de ETV debe realizarse en las fases iniciales o previas al embarazo, y repetirse en caso de hospitalización, complicaciones o durante el parto y puerperio inmediato. Los factores de riesgo a considerar incluyen antecedentes personales y familiares de trombosis, trombofilias, y factores asociados a la paciente o al embarazo/parto.
Una vez tomada la decisión de anticoagular, las guías sugieren iniciar el tratamiento lo antes posible debido a la evidencia del riesgo precoz de ETV.
Valoración del Riesgo Trombótico Posparto y Recomendaciones
El posparto representa el período de mayor riesgo trombótico. Por ello, es crucial reevaluar el riesgo de ETV, ya que pueden surgir nuevas circunstancias clínicas que modifiquen el riesgo basal de la paciente.
Trombofilia Asintomática y su Manejo
En pacientes con trombofilia asintomática (sin antecedente de ETV), se deben considerar el tipo de trombofilia, la historia familiar de trombosis (familiares de primer grado, edad al diagnóstico, localización de la trombosis) y otros factores de riesgo asociados. No hay un consenso claro entre las guías sobre la profilaxis en pacientes con trombofilia, debido a la falta de datos concluyentes sobre los riesgos.
Se considera trombofilia asintomática de alto riesgo el déficit de antitrombina, ser portador homocigoto del factor V Leiden o de la mutación 20210 del gen de la protrombina, o ser doble heterocigoto de estas mutaciones, así como el déficit de proteína S y proteína C.
Las recomendaciones específicas varían según el tipo de trombofilia y la presencia de antecedentes familiares o factores de riesgo adicionales:
- Déficit de antitrombina con antecedentes familiares de ETV: HBPM en dosis intermedias o terapéuticas durante todo el embarazo y 6 semanas posparto. Se recomienda monitorizar niveles de anti-Xa y considerar complejos de antitrombina en el periparto.
- Mutaciones homocigotas o dobles heterocigotas (Factor V Leiden, mutación 20210A de la protrombina): Si hay antecedentes familiares o factores de riesgo adicionales, se aconseja HBPM en dosis profilácticas o intermedias durante el embarazo y 6 semanas posparto.
- Mutaciones heterocigotas (Factor V Leiden, mutación 20210A de la protrombina), déficit de proteína C o S: Se recomienda vigilancia clínica estrecha. Si existen antecedentes familiares o factores de riesgo adicionales, se puede valorar el uso de HBPM en dosis profilácticas durante el embarazo y posparto.
- Presencia de anticuerpos antifosfolípidos: Se aconseja el uso de aspirina (100 mg/24h) hasta la semana 34-36. Se realiza vigilancia clínica durante el embarazo y se indica HBPM a dosis profilácticas en el posparto. Si hay antecedentes de trombosis en familiar de primer grado o más de dos factores de riesgo durante el embarazo, se valora profilaxis con HBPM durante el embarazo y puerperio.
Antecedentes de Complicaciones Vasculares Gestacionales
En mujeres con anticuerpos antifosfolípidos y perfil de alto riesgo, se aconseja aspirina durante el embarazo. En casos de síndrome antifosfolípido (SAF) obstétrico sin antecedentes de trombosis, las recomendaciones varían según el riesgo, pudiendo incluir aspirina y HBPM profiláctica.
Las pacientes con SAF y antecedentes de trombosis requieren tratamiento con aspirina y HBPM a dosis terapéuticas.
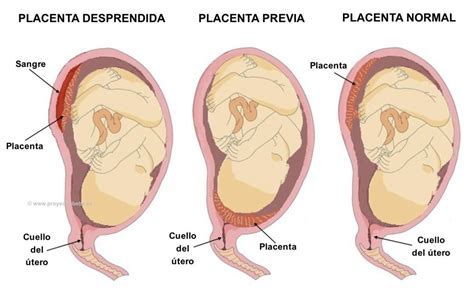
Para pacientes con antecedentes de complicaciones vasculares gestacionales (preeclampsia, CIR, abruptio), la trombosis placentaria juega un papel en su fisiopatología. Si bien el uso de tromboprofilaxis podría prevenir recurrencias, los datos son discordantes y no se recomienda de forma rutinaria. En mujeres con alto riesgo de preeclampsia, se puede indicar aspirina desde el primer trimestre, con seguimiento estrecho. Para otras complicaciones vasculares gestacionales sin criterios de SAF o antecedentes trombóticos, no se recomienda de forma rutinaria ni aspirina ni profilaxis antitrombótica, debiendo individualizarse según el riesgo.
Tromboprofilaxis con Heparina de Bajo Peso Molecular (HBPM)
La HBPM es considerada el fármaco de elección para la tromboprofilaxis en embarazadas debido a su seguridad, facilidad de administración, ausencia de necesidad de monitorización y no presentar riesgo durante la lactancia. Aunque no hay datos específicos sobre dosis apropiadas para mujeres embarazadas, las dosis sugeridas se basan en recomendaciones de expertos.
La monitorización de niveles de anti-Xa solo ofrece una idea aproximada de la concentración de heparina y no aporta evidencia de su relación con la eficacia en la prevención de la trombosis, por lo que no está indicada de forma rutinaria.
Las dosis de HBPM deben ajustarse en pacientes con aclaramiento de creatinina reducido.
Diferencia entre coágulo y trombo
Consideraciones sobre Fármacos Anticoagulantes en el Embarazo
El uso de fármacos anticoagulantes durante el embarazo se asocia con un incremento de la morbi-mortalidad materna y fetal. Los principales escenarios clínicos para su uso son la enfermedad tromboembólica venosa y las pacientes con prótesis valvulares mecánicas.
Existen tres esquemas de anticoagulación durante el embarazo:
- Uso de heparinas.
- Uso de antagonistas de la vitamina K (como la warfarina).
- Combinación de ambos.
La warfarina, aunque presenta menor riesgo de trombosis protésica, produce malformaciones fetales si se emplea en el primer trimestre. Las heparinas son seguras para el feto, pero se han asociado con un mayor riesgo de trombosis protésica en comparación con la warfarina. La heparina no fraccionada es el fármaco de elección para el final de la gestación.
Es crucial destacar que ningún esquema de anticoagulación es totalmente seguro para la madre y el feto. La correcta administración y seguimiento médico son vitales.
Embarazos con Heparina: Un Tratamiento Salvavidas
El tratamiento con heparina ha transformado la vida de muchas mujeres con trastornos de coagulación, permitiéndoles llevar sus embarazos a término de manera segura. La heparina actúa bloqueando la acción de la trombina, una enzima clave en la coagulación, impidiendo así la formación de coágulos y asegurando un flujo sanguíneo adecuado hacia el útero y la placenta.
Uno de los mayores beneficios de la heparina en el embarazo es que no atraviesa la barrera placentaria, protegiendo al feto. Es fundamental en mujeres con trombofilias hereditarias, síndrome antifosfolípido, o antecedentes de abortos de repetición, mejorando significativamente las probabilidades de éxito.
El diagnóstico y manejo adecuado de la trombofilia en embarazadas, incluyendo el tratamiento con heparina, permite a muchas mujeres completar su embarazo con éxito.
Cómo Administrar la Heparina Correctamente
La heparina se administra por vía subcutánea, preferiblemente en el abdomen o en la parte externa del muslo. Es esencial aprender la técnica correcta para asegurar la efectividad del tratamiento y minimizar molestias.
Técnicas de Administración
- Inyecciones subcutáneas: La heparina de bajo peso molecular se administra mediante inyecciones subcutáneas, que el propio paciente puede realizar en casa. Se aplican en áreas con tejido adiposo, una o varias veces al día según indicación médica.
- Perfusión intravenosa: En casos más graves o específicos, la heparina puede administrarse por vía intravenosa en un entorno hospitalario.
Consejos para la Administración Subcutánea
- Elegir la zona adecuada: Alternar entre diferentes áreas del abdomen o el muslo para evitar hematomas.
- Preparar la inyección: Lavar las manos, limpiar la piel con alcohol y tener la jeringa lista.
- Pinzar la piel suavemente: Realizar un pliegue con los dedos para facilitar la administración.
- Insertar la aguja: Puncionar en un ángulo de 90 grados de forma rápida.
- Evitar frotar la zona: Esto previene hematomas y facilita la absorción.
La dosis y frecuencia de la administración de heparina se determinan individualmente por el médico, considerando factores como el peso, la condición médica y el riesgo de trombosis.
Dudas sobre la Eficacia de la Heparina en el Embarazo
Un ensayo clínico realizado en el Hospital de Ottawa (Canadá) y publicado en The Lancet ha puesto en duda la eficacia de la inyección diaria de heparina en el abdomen para embarazadas con alto riesgo de coágulos sanguíneos. El estudio, que involucró a 292 mujeres de cinco países, no encontró beneficios positivos para la madre o el niño con este tipo de anticoagulante. Esto sugiere que muchas mujeres podrían evitar un tratamiento que, hasta ahora, se ha prescrito ampliamente sin haber sido probado en ensayos clínicos aleatorizados.
Los resultados de este ensayo clínico son importantes, ya que la heparina de bajo peso molecular se ha prescrito a mujeres en todo el mundo para prevenir coágulos en la placenta, tratar la preeclampsia, el desprendimiento de placenta o las restricciones al crecimiento intrauterino. Los autores esperan que los médicos reconsideren la prescripción de este anticoagulante a embarazadas con trombofilia, con o sin complicaciones prenatales previas.
Aunque las guías clínicas actuales suelen recomendar la tromboprofilaxis con HBPM en pacientes embarazadas con trombofilia hereditaria, la evidencia de ensayos aleatorizados es limitada. Este nuevo estudio sugiere que, si la HBPM no ofrece beneficios positivos, se podría evitar la medicalización innecesaria de las embarazadas, reducir costes y prevenir posibles complicaciones asociadas al uso de estos fármacos. Sin embargo, se considera prematuro tomar decisiones definitivas sin más estudios y la valoración de alternativas terapéuticas.
tags: #anticoagulantes #para #embarazadas