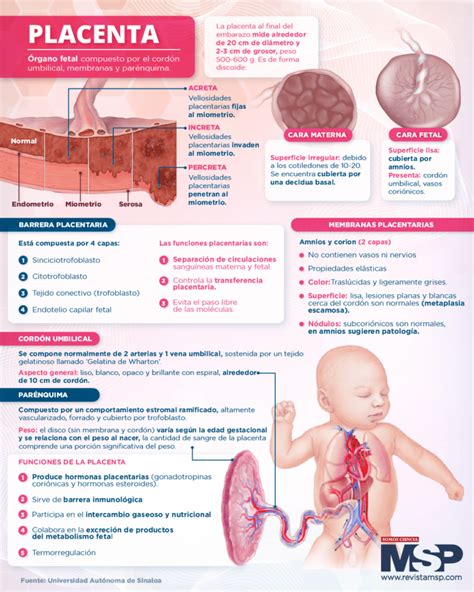
La placenta, un órgano transitorio y esencial para el desarrollo embrionario de mamíferos, desempeña un papel crucial en la conexión del feto con la pared uterina materna, el suministro de oxígeno y nutrientes, y la liberación de hormonas vitales para el embarazo. A pesar de su importancia, la arquitectura genética de la placenta ha sido objeto de un análisis exhaustivo relativamente reciente, revelando una complejidad y anomalías genéticas significativas.
Un análisis genómico detallado de la placenta humana ha confirmado la presencia de múltiples anomalías genéticas, incluyendo patrones de mutaciones comúnmente encontrados en cánceres pediátricos. Los resultados indican que la placenta está organizada en "parches" de poblaciones con diferente composición genética, identificadas como expansiones clonales, derivadas de una célula ancestral común. Se ha observado una tasa mutacional elevada en comparación con otros tejidos, firmas mutacionales únicas en tejidos no tumorales y cambios frecuentes en el número de copias de fragmentos de ADN.
Steve Charnock-Jones, investigador de la Universidad de Cambridge y uno de los directores del estudio, señala que la placenta se organiza de manera diferente a cualquier otro órgano humano, asemejándose a una "tela de retales de tumores". Curiosamente, algunos perfiles de mutaciones presentes en las células placentarias son comunes en tumores pediátricos, sugiriendo similitudes en los mecanismos de formación de la placenta y estos tumores.
Mecanismos de Desarrollo y Cuellos de Botella Poblacionales
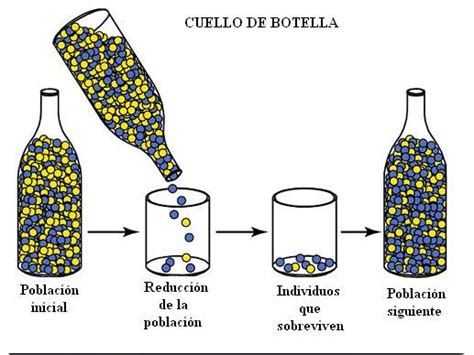
La comparación de la composición genética de muestras de placenta y cordón umbilical ha permitido reconstruir parcialmente la historia de cambios genéticos en la placenta durante cada embarazo. A través de este análisis, se ha estimado que los linajes celulares de la placenta se separan genéticamente de aquellos que darán lugar al embrión y otras estructuras extraembrionarias mediante "cuellos de botella poblacionales".
Estos cuellos de botella podrían representar rutas de desarrollo a través de las cuales las células citogenéticamente anormales se separan espacial y filogenéticamente. Un ejemplo destacado es un caso de rescate cromosómico identificado en un estudio, donde se detectó una trisomía del cromosoma 10 en una muestra placentaria. Los investigadores estimaron que, en el momento de la fecundación, el óvulo poseía dos copias diferentes del cromosoma 10, que sumadas al cromosoma 10 paterno daban lugar a una trisomía. Gordon Smith, otro director del estudio, destaca que un defecto genético tan grave como un error en el número de copias de cromosomas fue "limado" por el bebé, pero no por la placenta.
No obstante, en otras regiones de la placenta y en las células del cordón umbilical se observaban únicamente dos copias del cromosoma 10, ambas maternas. Esta heterogeneidad genética a nivel de la placenta explica las dificultades encontradas en estudios previos para evaluar los efectos de las alteraciones genéticas placentarias en su función y en la aparición de complicaciones durante el embarazo.
Anomalías Morfológicas y su Impacto
Las alteraciones morfológicas de la placenta, a menudo denominadas "trastornos placentarios menores", pueden tener implicaciones significativas, asociándose con bajo peso al nacer, prematuridad, patrones anormales del ritmo cardíaco fetal y complicaciones maternas durante el embarazo, parto y puerperio. Estas complicaciones pueden incluir vasa previa, compresión de vasos sanguíneos, retención de un lóbulo placentario, hemorragia e infección.
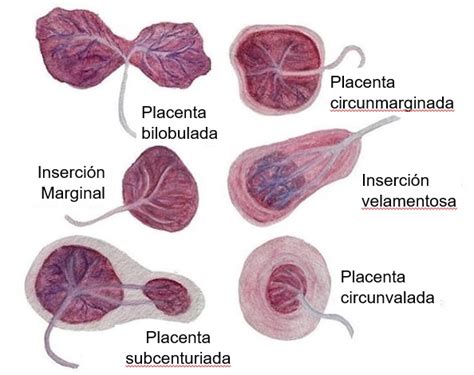
Inserción Velamentosa del Cordón Umbilical
La inserción velamentosa del cordón umbilical ocurre cuando el cordón se inserta en las membranas ovulares en lugar de hacerlo directamente en la placenta. Los vasos sanguíneos del cordón recorren una distancia variable entre las membranas antes de alcanzar la placenta, estando desprotegidos por la gelatina de Wharton. Esta anomalía se presenta en aproximadamente el 1% de los fetos únicos y hasta en el 15% de gemelos monocoriónicos.
Las gestaciones obtenidas mediante técnicas de reproducción asistida y anomalías de inserción placentaria como la placenta previa, inserción baja, variaciones anatómicas y variantes bilobuladas y succenturiata son factores de riesgo para la vasa previa. La vasa previa, una complicación seria aunque rara, expone los grandes vasos fetales a riesgos de compresión y ruptura, especialmente durante el trabajo de parto, con una alta morbimortalidad fetal si no se diagnostica a tiempo.
Placenta Bilobulada y Lóbulo Accesorio
En ocasiones, la placenta no se forma como un disco único, sino que puede presentar dos lóbulos (placenta bilobulada). Si uno de los lóbulos es significativamente más pequeño, se denomina lóbulo accesorio. En estos casos, los vasos umbilicales atraviesan las membranas.
Un caso clínico reportado describe una paciente con inserción velamentosa del cordón y placenta bilobulada. A pesar de las complicaciones, los resultados perinatales fueron favorables, con un recién nacido que presentó un adecuado puntaje de Apgar. Sin embargo, se confirmó la relación entre el retardo fetal y la morbilidad hemorrágica materna en el alumbramiento.
Espectro de Placenta Acreta
El espectro de placenta acreta abarca condiciones en las que la placenta se adhiere anormalmente a la pared uterina. En circunstancias normales, la placenta se desprende tras el nacimiento del niño. En casos de placenta acreta, increta y percreta, la placenta no se separa completamente, lo que puede ocasionar hemorragias graves.
- Placenta acreta: la placenta se adhiere anormalmente a la pared uterina.
- Placenta increta: las vellosidades coriónicas penetran el miometrio.
- Placenta percreta: la placenta atraviesa toda la pared uterina y puede adherirse a otros órganos.
La incidencia del espectro de placenta acreta se ha cuadriplicado desde la década de 1980, estando frecuentemente relacionada con cicatrización uterina tras cesáreas u otras cirugías. El diagnóstico se realiza principalmente mediante ecografía. El abordaje común implica un procedimiento combinado de cesárea e histerectomía, aunque el parto prematuro puede ocurrir debido a sangrado o trabajo de parto.
Diagnóstico y Manejo de las Anomalías Placentarias
El estudio ecográfico de la placenta es fundamental para el diagnóstico precoz de pacientes en riesgo. El uso de Doppler color permite evaluar la placenta, la inserción del cordón umbilical e identificar vasos sanguíneos umbilicales cerca del orificio cervical interno con alta sensibilidad. Estudios han demostrado la utilidad del ultrasonido en el primer trimestre para predecir el riesgo de vasa previa mediante la detección sonográfica de la inserción del cordón.
En el caso clínico presentado, el diagnóstico de inserción velamentosa del cordón se realizó retrospectivamente. Se sospechó bajo peso fetal y se observaron alteraciones en la frecuencia cardíaca fetal, aunque los resultados perinatales fueron favorables. Otros casos reportados en la literatura detallan complicaciones más severas, incluyendo hemorragias y pérdida del foco cardíaco fetal, con recién nacidos de bajo peso y puntajes de Apgar reducidos.
La insuficiencia placentaria ocurre cuando la placenta no proporciona al feto la cantidad normal de nutrientes, interfiriendo con su crecimiento. En estos casos, se evalúan los riesgos de mantener al bebé en el útero frente a un parto prematuro. El monitoreo regular y el uso de herramientas sofisticadas como la resonancia magnética y el ultrasonido han mejorado la capacidad de diagnosticar y manejar la placentación anormal, el desprendimiento de placenta y la insuficiencia placentaria.
El cuidado prenatal temprano es crucial para mantener la salud materna y prevenir complicaciones. Factores como la diabetes, la preeclampsia, el tabaquismo, el consumo de drogas ilícitas y la anemia pueden incrementar el riesgo de insuficiencia placentaria. La modificación de hábitos de vida, como evitar fumar, el consumo de alcohol y drogas recreativas, puede ayudar a prevenir la insuficiencia placentaria y otras complicaciones del embarazo.
La Placenta y el Bebé | Casi Creativo
En resumen, aunque las anomalías morfológicas placentarias pueden ser subestimadas, su asociación con resultados adversos en el binomio materno-fetal es evidente. La detección temprana de factores de riesgo y la realización de ultrasonografía Doppler son de gran importancia para lograr un diagnóstico precoz y reducir la morbilidad y mortalidad asociadas a estas condiciones.