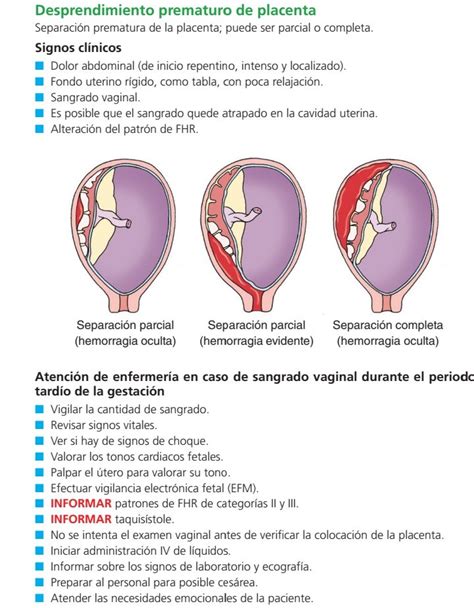
El desprendimiento prematuro de placenta normoinserta (DPPNI), también conocido como abruptio placentae, es una condición obstétrica de extrema gravedad que representa un riesgo vital tanto para la madre como para el feto, constituyendo una verdadera emergencia obstétrica. Se define clásicamente como la separación completa o parcial de una placenta normalmente implantada antes de finalizar la segunda etapa del trabajo de parto.
Se trata de un evento impredecible, que ocurre a pesar de la presencia de factores de riesgo y sin recursos preventivos efectivos. La mortalidad fetal asociada a esta condición puede ser elevada, oscilando entre el 40-60%, dependiendo del grado de desprendimiento placentario.
Incidencia y Características del DPPNI
En un estudio retrospectivo realizado en el Centro Hospitalario Pereira Rossell (CHPR) entre enero de 2019 y septiembre de 2021, se identificaron un total de 135 casos de DPPNI. El total de nacimientos en el período analizado fue de 16,166, determinando una incidencia del 0.8%.
Las características demográficas y clínicas de las pacientes en este estudio fueron:
- Edad materna promedio: 26.7 años (rango entre 16 a 45 años).
- Edad gestacional al momento del diagnóstico: 35.9 semanas (rango entre 24-41 semanas).
- Partos pretérmino: 57 casos (42.2%).
- Partos a término: 78 casos.
- Primigestas: 41 casos (30.3%).
Manifestaciones Clínicas del DPPNI
La expresión clínica del desprendimiento de placenta puede variar significativamente, desde casos con hemorragias leves hasta desprendimientos masivos con consecuencias graves. A pesar de ser una condición obstétrica importante, el DPPNI carece de criterios diagnósticos unificados.
Los signos y síntomas que con mayor frecuencia llevaron al diagnóstico de DPPNI en el estudio del CHPR fueron:
- Metrorragia y/o líquido amniótico sanguinolento: Presente en el 88.8% de los casos.
- Hipertonía uterina: Fue el síntoma más asociado al DPPNI, confirmándose en el 85.7% de las histopatologías.
Los síntomas descritos clásicamente incluyen genitorragia (sangrado vaginal) y dolor abdominal. Es importante destacar que la cantidad de sangrado no siempre se correlaciona directamente con el grado de desprendimiento.
En algunos casos, el DPPNI puede manifestarse de forma aguda, mientras que otros estudios sugieren la posibilidad de un curso crónico, a menudo asociado con causas inflamatorias como la corioamnionitis o disfunción vascular placentaria.
Factores de Riesgo Asociados al DPPNI
Aunque se conocen múltiples factores de riesgo para el desprendimiento de placenta, en hasta un 50% de los casos no se logran identificar factores predisponentes. Los factores de mayor relevancia informados incluyen:
- Tabaquismo.
- Preeclampsia.
- Antecedente obstétrico de desprendimiento de placenta.
Otros factores de riesgo mencionados son:
- Edad materna avanzada.
- Multiparidad.
- Hipertensión arterial crónica.
- Consumo de cocaína.
- Rotura prematura de membranas (RPM).
- Trombofilias.
En un estudio realizado en el Hospital de Ginecología y Obstetricia del Instituto Materno Infantil del Estado de México, los principales factores de riesgo identificados fueron cuadros hipertensivos del embarazo (34.6%) y rotura prematura de membranas (22.1%).
En cuanto a los antecedentes ginecoobstétricos, se observó que el 33.7% de las pacientes eran primigestas y el 66.3% multigestas, sugiriendo una mayor probabilidad de ocurrencia en mujeres con más embarazos previos.
Diagnóstico del DPPNI
El diagnóstico del DPPNI es fundamentalmente clínico y se sospecha ante la presencia de sangrado vaginal, dolor uterino espontáneo o a la palpación, distrés o muerte fetal, shock hemorrágico o coagulación intravascular diseminada (CID), especialmente después del primer trimestre del embarazo.
La evaluación clínica debe incluir:
- Monitorización cardíaca fetal.
- Hemograma completo.
- Tipo y factor Rh.
- Pruebas de coagulación (TP/TTP, fibrinógeno sérico y productos de la división de la fibrina).
La ecografía pelviana puede ser útil, aunque sus hallazgos pueden ser normales en un porcentaje significativo de los casos (30-50%). La ecografía transvaginal es necesaria si se sospecha placenta previa. Es crucial recordar que resultados ecográficos normales no descartan un DPPNI.
La suma de criterios clínicos aumenta la especificidad diagnóstica, si bien uno solo puede tener un buen valor predictivo positivo. El examen histopatológico de la placenta juega un papel importante en la confirmación diagnóstica. En el estudio del CHPR, el 94% (77%) de los DPPNI fueron confirmados en la histopatología.
Hallazgos Histopatológicos
El examen microscópico de la placenta en casos de DPPNI busca hallazgos como infartos vellosos asociados con destrucción decidual, hemorragia y aumento de la formación de nudos sincitiotrofoblasto. La presencia de macrófagos cargados de hemosiderina y evidencia de hemorragia vellosa son indicativos de desprendimiento evolucionado.
Las lesiones histológicas agudas pueden incluir corioamnionitis, deciduitis aguda, funisitis, edema velloso y hemorragia estromal vellosa.
El examen histológico tiene una sensibilidad del 30.2% y una especificidad del 100% para confirmar el diagnóstico clínico. Las lesiones placentarias se clasifican según los criterios de Amsterdam en cuatro categorías principales: mal perfusión vascular materna, lesiones de mala perfusión vascular fetal, corioamnionitis histológica (HC) y vilitis de etiología desconocida (VUE) o villitis crónica.
Complicaciones del DPPNI
El DPPNI puede desencadenar una serie de complicaciones graves tanto para la madre como para el feto:
Complicaciones Maternas:
- Hemorragia grave: Puede llevar a shock hipovolémico.
- Coagulación intravascular diseminada (CID).
- Insuficiencia renal.
- Histerectomía de necesidad.
- Útero de Couvelaire: Infiltración hemorrágica en el miometrio y peritoneo.
- Necrosis isquémica de órganos distales (riñones, suprarrenales, hipófisis, hígado).
En un estudio realizado en el HGO del IMIEM, las complicaciones incluyeron choque hipovolémico (15.1%), útero de Couvelaire (8.1%) y atonía uterina (5.8%). El 1.2% de las pacientes requirió histerectomía obstétrica.
Complicaciones Fetales:
- Privación de oxígeno y nutrición: Debido a la separación placentaria.
- Muerte fetal: Ocurre en la mayoría de los casos con separación placentaria superior al 50%.
- Sufrimiento fetal.
- Anemia.
- Restricción del crecimiento intrauterino (en casos crónicos).
- Aumento de la incidencia de anomalías (especialmente del sistema nervioso central).
La tasa de mortalidad perinatal asociada al DPPNI puede variar, pero se estima entre el 20-35% en algunos reportes. En el estudio del HGO del IMIEM, la tasa de mortalidad perinatal fue del 10.5%, con un 8.1% de muertes fetales.
Tratamiento y Manejo del DPPNI
El manejo del DPPNI dependerá del compromiso fetal, la edad gestacional y el estado hemodinámico materno. Ante la sospecha de DPPNI, es fundamental un oportuno diagnóstico y un rápido accionar.
Parto Inmediato:
La cesárea de urgencia generalmente está indicada si existe:
- Inestabilidad hemodinámica materna.
- Patrón de frecuencia cardíaca fetal preocupante.
- Embarazo a término (≥ 37 semanas).
En casos de inestabilidad materna o fetal, o un embarazo cercano al término, el tratamiento consiste en el parto inmediato.
Parto Vaginal:
Se puede intentar el parto vaginal si se cumplen las siguientes condiciones:
- La madre está hemodinámicamente estable.
- El patrón de frecuencia cardíaca fetal es tranquilizador.
- El parto vaginal no está contraindicado (p. ej., por placenta previa).
En estos casos, se puede inducir o acelerar cuidadosamente el trabajo de parto, con preparativos para una posible hemorragia posparto.
Observación y Manejo Conservador:
Se aconseja hospitalización y observación si:
- El sangrado no amenaza la vida de la madre o el feto.
- El patrón de frecuencia cardíaca fetal es tranquilizador.
- El embarazo es pretérmino (< 37 semanas).
Este enfoque permite una monitorización estrecha y un tratamiento rápido si es necesario. Se debe indicar a las pacientes que se abstengan de mantener relaciones sexuales.
Maduración Pulmonar Fetal:
Se deben considerar los corticosteroides para acelerar la maduración de los pulmones fetales si la edad gestacional es < 34 semanas, o en casos de embarazo pretérmino tardío (34-36 semanas) con alto riesgo de parto.
Manejo de Complicaciones:
Las complicaciones como shock o CID se tratan con reposición intensiva de sangre y hemoderivados.
PLACENTA PREVIA, CAUSAS, RIESGO, PARTO... - Ginecología y Obstetricia -
El DPPNI es una catástrofe obstétrica que conlleva un alto riesgo materno-fetal. El diagnóstico y la interrupción oportuna del embarazo disminuyen de forma importante la morbilidad perinatal.