Introducción
La enfermedad cardiovascular (ECV) representa la principal causa de mortalidad materna no obstétrica a nivel mundial. Se estima que hasta el 4% de los embarazos se complican por ECV, un porcentaje que asciende al 10% si se incluyen los trastornos hipertensivos. En países de altos ingresos, la ECV constituye el 33% de las muertes relacionadas con el embarazo, de las cuales aproximadamente el 68% son prevenibles. El incremento sostenido de embarazos en mujeres de mayor edad, la creciente supervivencia de mujeres con cardiopatías congénitas complejas y la alta prevalencia de factores de riesgo cardiovascular contribuyen a la tendencia ascendente de la ECV durante la gestación. Estas condiciones no solo aumentan la morbimortalidad materno-fetal, sino que también predisponen a complicaciones cardiovasculares a largo plazo en la mujer.
Los cambios fisiológicos inherentes al embarazo, parto y puerperio imponen un estado de estrés hemodinámico que eleva el riesgo de complicaciones cardiovasculares en gestantes con enfermedad cardíaca, acarreando efectos deletéreos significativos en la salud materno-fetal. Para optimizar los desenlaces, se ha propuesto una tríada de cuidados que incluye la evaluación del riesgo, la educación de la paciente y un plan de cuidados ejecutado por un equipo multidisciplinario con experiencia en su abordaje. Este equipo, que colabora con ginecoobstetras, cardiólogos, anestesiólogos, neonatólogos, enfermeros y trabajadores sociales, busca brindar una atención materna integral y reconocer y medir los desenlaces asociados a las diversas enfermedades cardíacas para establecer estrategias de manejo.
Los modelos de predicción clínica son herramientas fundamentales para estratificar el riesgo de complicaciones cardíacas durante el embarazo. Permiten guiar decisiones clínicas, establecer estrategias óptimas de diagnóstico, seguimiento y manejo, y en última instancia, optimizar los desenlaces. El riesgo específico de la enfermedad cardíaca durante el embarazo debe determinarse utilizando clasificaciones validadas, como la clasificación modificada de la Organización Mundial de la Salud (OMSm) o el índice CARPREG II, teniendo en cuenta la información específica de la enfermedad cardíaca y la condición clínica de cada paciente.
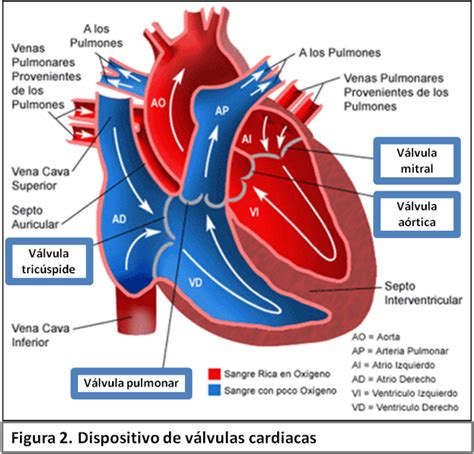
Prevalencia y Tipos de Cardiopatías en el Embarazo
La prevalencia de enfermedad cardíaca entre la población obstétrica está en aumento. Esto se atribuye, en parte, a una mayor supervivencia de mujeres con defectos cardíacos congénitos y no congénitos que alcanzan la edad reproductiva, la edad materna avanzada y una mayor prevalencia de factores de riesgo cardiovasculares. Entre las gestantes con cardiopatía, las condiciones más frecuentes incluyen:
- Cardiopatía congénita: 33% (n = 110)
- Arritmias: 30% (n = 98)
- Valvulopatías: 14% (n = 46)
- Miocardiopatía: 9% (n = 29)
Un evento cardíaco ocurrió en el 15% de las pacientes (10% primario y 5% secundario). La falla cardíaca izquierda (5.3%) y las arritmias (2.3%) representaron la mayor parte de estos eventos. El accidente cerebrovascular embólico complicó una gestación. La frecuencia acumulada de muerte materna de origen cardíaco durante el estudio fue del 1.6%.
Modelos de Predicción de Riesgo
La búsqueda de la optimización de los desenlaces en gestantes con cardiopatía ha llevado al desarrollo y validación de modelos de predicción de riesgo. Dos de estos modelos, CARPREG II y la clasificación OMSm, han sido evaluados en cohortes prospectivas para determinar su utilidad en la estratificación del riesgo.
Índice CARPREG II
El índice CARPREG II incorpora variables clínicas y ecocardiográficas para predecir complicaciones cardíacas maternas. Los diez predictores considerados incluyen:
- Predictores generales (clínicos y ecocardiográficos):
- Arritmias o eventos cardíacos previos (historia de falla cardíaca, accidente cerebrovascular o ataque isquémico transitorio).
- Pobre clase funcional (NYHA III-IV) o cianosis (SaO2 < 90%).
- Enfermedad valvular de alto riesgo/obstrucción del tracto de salida del ventrículo izquierdo (área de la válvula aórtica < 1.5 cm², gradiente subaórtico > 30 mm Hg, área de la válvula mitral < 2 cm, o regurgitación mitral moderada a grave).
- Disfunción ventricular sistémica con FE < 55%.
- Ausencia de intervenciones cardíacas previas.
- Predictores de lesiones anatómicas específicas:
- Válvula mecánica.
- Enfermedades aórticas de alto riesgo (síndrome de Marfan, aortopatía bicúspide con dimensión aórtica > 45 mm, síndrome de Loeys-Dietz, síndrome de Ehlers-Danlos vascular o disección aórtica previa o pseudoaneurisma).
- Hipertensión pulmonar (presión sistólica pico de la arteria pulmonar ≥ 50 mm Hg en ausencia de obstrucción del flujo de salida del ventrículo derecho).
- Enfermedad coronaria (obstrucción coronaria comprobada mediante angiografía o infarto de miocardio previo).
- Predictor del proceso de cuidado:
- Evaluación tardía durante el embarazo (> 20 semanas).
Estos predictores se ingresan en una base de datos que clasifica automáticamente a las gestantes según el riesgo, permitiendo la estratificación en categorías como muy bajo, bajo, intermedio, alto y muy alto riesgo.
Clasificación OMSm (Organización Mundial de la Salud Modificada)
La clasificación OMSm, basada en el consenso de expertos y recomendaciones de guías de manejo, también se utiliza para estratificar el riesgo. Esta escala clasifica a las pacientes en diferentes clases de riesgo (I, II, II-III, III y IV), siendo las clases III y IV indicativas de alto riesgo.
Validación y Comparación de Modelos Predictivos
Un estudio prospectivo realizado en una cohorte de 328 gestantes con enfermedad cardíaca valoradas en una unidad cardioobstétrica en Medellín, Colombia, evaluó la validación y comparación de los modelos CARPREG II y OMSm. Los resultados de este estudio indicaron que:
- La capacidad discriminatoria de ambos modelos fue adecuada, con un Área Bajo la Curva ROC (AUC-ROC) de 0.74 (IC 95%: 0.64-0.84) para CARPREG II y 0.77 (IC 95%: 0.69-0.86) para OMSm.
- La calibración de ambos modelos también fue buena, según lo evidenciado por la prueba de Hosmer-Lemeshow (> 0.05).
- No se documentó una diferencia estadísticamente significativa entre las curvas ROC de CARPREG II y la clasificación OMSm (Chi² de 0.98; p = 0.32).
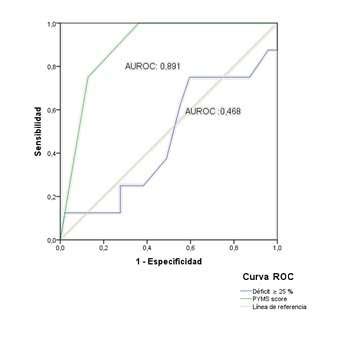
La proporción de embarazos de alto riesgo, caracterizados por una puntuación de riesgo CARPREG II ≥ 4, fue del 29%. En el modelo de regresión logística, solo se obtuvo significancia estadística en pacientes de muy alto riesgo (OR: 11; IC 95%: 3.8-33; p = 0.0001). La proporción de embarazos de alto riesgo según la clasificación OMSm (clase III o IV) fue del 23.78%.
Al realizar una regresión logística del modelo CARPREG II incluyendo la fracción de eyección (OR: 0.9; IC 95%: 0.9-0.98; p = 0.004) y la presión sistólica de la arteria pulmonar (OR: 1; IC 95%: 1-1.04; p = 0.139) como variables numéricas, se evidenció una discreta mejoría en la capacidad de predicción de la escala, con una curva ROC con estadístico C de 0.81 (IC 95%: 0.71-0.91).
Complicaciones Obstétricas y Perinatales
Además de los eventos cardíacos, el embarazo en mujeres con cardiopatía conlleva un mayor riesgo de complicaciones obstétricas y perinatales:
- Desenlaces neonatales: Se presentaron en el 37% de los casos, siendo los más frecuentes el parto prematuro (16%), pequeño para la edad gestacional (8.4%) y síndrome de dificultad respiratoria (4%). La cardiopatía materna fue la indicación en el 16% de las cesáreas.
- Eventos obstétricos: Se presentaron en el 12.5% de los casos, siendo la hipertensión inducida por el embarazo (9%) y la hemorragia posparto (2.3%) los más frecuentes.
Implicaciones a Largo Plazo y Seguimiento
Las complicaciones graves durante el embarazo se han asociado con un mayor riesgo de desarrollar enfermedades cardiovasculares, como ictus o infarto, años después del parto. Un estudio demostró que las mujeres con complicaciones durante el embarazo tienen un riesgo 2.5 veces mayor de sufrir ictus o infartos años después del parto en comparación con aquellas sin complicaciones. Este riesgo se incrementa aún más si se han experimentado múltiples complicaciones.
El embarazo puede actuar como una "prueba de estrés" que revela vulnerabilidades en el sistema cardiovascular de la mujer. Por ello, es fundamental un seguimiento a largo plazo de estas mujeres para mejorar su salud cardiovascular. Los profesionales de la salud, incluyendo ginecólogos, médicos de familia y cardiólogos, deben estar conscientes de esta conexión y asegurar un seguimiento adecuado.
¿Qué es la enfermedad cardiovascular? | Enfermedad renal, la enfermedad cardíaca y la diabetes
Las recomendaciones actuales enfatizan:
- La institucionalización de Equipos de Cardio Obstetricia.
- La actualización de la estratificación de riesgo mediante clasificaciones como OMSm 2.0 y CARPREG II.
- La adaptación farmacológica específica para el embarazo y la lactancia.
- La inclusión de los resultados adversos del embarazo como predictores de riesgo cardiovascular a largo plazo.
- La creación de circuitos de seguimiento posparto específicos para mujeres con complicaciones obstétricas.
La adopción de hábitos de vida saludables, como una dieta equilibrada, el mantenimiento de un peso saludable y la práctica regular de ejercicio, son aún más importantes para las mujeres que experimentaron complicaciones durante el embarazo.
tags: #4 #predictores #de #complicaciones #cardiopatia #gestante