La Importancia de la Nutrición en la Primera Infancia
La alimentación en la primera infancia desempeña un papel fundamental en el crecimiento y desarrollo de los niños. A esta edad, se forman los hábitos alimentarios saludables.
En este periodo, el crecimiento es muy rápido: el peso al nacimiento se duplica entre los 4 y 6 meses, se triplica al año y se cuadriplica a los dos años. La talla aumenta 2 cm por mes durante el primer año y entre 10-12 cm el segundo año. Desde los 6 meses, aumenta la masa grasa con relación al conjunto corporal, condicionada por una mayor ingesta (pasa de 20 a 200 ml de capacidad gástrica en pocos meses).
En los últimos años, los cambios culturales y de estilo de vida han alterado los patrones de alimentación.
Lactancia Materna: El Pilar Fundamental
La lactancia materna es la mejor forma de alimentación en las primeras etapas de la vida. Favorece el crecimiento adecuado y mejora el desarrollo cognitivo, además de reducir el riesgo de sobrepeso, obesidad y enfermedades crónicas.
El amamantamiento exclusivo durante los primeros seis meses, complementado de forma gradual con otros alimentos, y su mantenimiento hasta los 2 años de vida o hasta que la madre y el hijo quieran, aporta nutrientes, anticuerpos y sustancias que favorecen el desarrollo inmunológico del lactante.

Mantenimiento y Seguimiento de la Lactancia
Los cuidados para el mantenimiento de la lactancia materna deben empezar antes del nacimiento, aportando información sobre los beneficios de la lactancia, las técnicas correctas para amamantar, detectar posibles complicaciones de manera precoz y reconocer contraindicaciones reales para lactar.
El seguimiento incluye la valoración del estado del bebé y de la toma del pecho, así como el bienestar de la madre y de la familia. Es importante establecer la primera cita en las 48 a 72 horas tras el alta hospitalaria. De esta manera, se detectan problemas con la lactancia y se previenen situaciones, como deshidratación, abandono de la lactancia o problemas con el pecho, que pueden ser resueltos con una intervención temprana. Se recomienda que el bebé realice, al menos, 8 tomas sin ayuno.
Crecimiento y Suplementación
Las mediciones de peso y longitud se registran en tablas de crecimiento. Para disponer de un patrón de crecimiento en lactantes amamantados, en el año 2006 la Organización Mundial de la Salud (OMS) presentó los patrones de crecimiento infantil, elaborados con una muestra de bebés amamantados de 6 países diferentes.
Es importante tener en cuenta que las curvas de crecimiento no son la representación exacta del crecimiento real de los niños. Los bebés suelen fluctuar dentro de distintos percentiles, así que una bajada o un aumento es normal en la mayoría de las situaciones. Tampoco tiene que ver el percentil de nacimiento con la evolución posterior, que puede variar. Al valorar el percentil de peso se debe tener en cuenta la longitud y su consonancia. Un 3 % de niños sanos están por debajo del percentil 3.
Se recomienda la suplementación de Vitamina D: desde el inicio de la lactancia hasta los 12 meses como prevención del raquitismo. La cantidad diaria recomendada es de 400 UI, tanto para los lactantes amamantados como en aquellos alimentados con fórmula artificial.
Alimentación Complementaria (AC): Introducción de Sólidos
El niño precisa ir adquiriendo hitos que le permitan modificar la alimentación basada en líquidos para ingerir sólidos. La alimentación se ofrece en pequeñas cantidades, mientras la lactancia sigue siendo parte fundamental de la dieta. La Alimentación Complementaria (AC) aporta un 20-30% del Valor Calórico Total (VCT) entre los 6-8 meses, aumentando progresivamente hasta el 50-55% entre los 12 y 23 meses.
Uno de los objetivos de la AC es fomentar una relación sana del niño con la comida. Es crucial el marco afectivo en que se desarrolla: los padres deciden qué alimentos y de qué manera los va a recibir el lactante, potenciando su capacidad para autorregularse, su desarrollo cognitivo y social, la futura autonomía alimentaria y unos hábitos nutricionales saludables.
La AC puede prepararse en casa u obtenerse ya preparada, siendo más recomendable la primera. Se recomienda ir dando cada alimento poco a poco.
Hitos del Desarrollo y Consistencia de los Alimentos
En torno a los 5-6 meses, comienza la sedestación y la desaparición progresiva del reflejo de extrusión. La desaparición de este reflejo y la aparición del primer reflejo de masticación permiten el inicio de la alimentación complementaria cuando el niño reconoce ya la cuchara y abre la boca al aproximarse a ella. Cuando se sienta, ya es capaz de pasarse alimentos de una mano a otra y manejar purés de mayor consistencia. El inicio del gateo se acompaña de la introducción de mayor variedad alimentaria.
Cada alimento precisa habilidades motoras diferentes, que se inician hacia los 4 meses para los triturados y entre los 5 y 7 meses para otras texturas.
Hitos del desarrollo necesarios para la alimentación complementaria
Alimentos Recomendados y Requerimientos Nutricionales
Entre los 6 y 23 meses, los niños deben consumir una dieta variada. Es recomendable la ingesta diaria de alimentos de origen animal (carne, pescado o huevo), frutas y verduras, y el consumo frecuente de legumbres, frutos secos y semillas.
- Carnes: ricas en hierro, zinc y ácido araquidónico, se introducen desde el inicio, como puré, hasta que sean capaces de manejar otras texturas.
- Frutas y Verduras: ricas en vitaminas, fibra, carotenoides (anaranjadas) y folatos (verde oscuras), se recomienda su consumo diario.
- Pescado: rico en ácidos grasos omega 3 y 6, hierro, zinc, yodo y fósforo.
- Legumbres: alta densidad energética y contenido proteico, aunque de menor biodisponibilidad.
- Lípidos: el aporte disminuye hasta el 35-40 % del Valor Calórico Total (VCT) al año de vida. Se prioriza el consumo de ácidos grasos poliinsaturados de cadena larga (LC-PUFA), como el ácido docosahexaenoico y el linoleico, esenciales para el adecuado neurodesarrollo, procedentes de aceites vegetales y pescado, o el araquidónico, procedente de la carne roja, así como insaturadas o monoinsaturadas.
- Hierro: la lactancia materna a partir de los 5 meses no es capaz de satisfacer los requerimientos de 1 mg/kg de hierro elemental diario. La AC debe suponer un 90 % del aporte y para ello es suficiente con la inclusión de dos porciones diarias de hierro a través de alimentos proteicos o cereales fortificados.
- Leche de vaca: se recomienda a partir de los 12 meses, siempre leche entera y no antes, por el riesgo de sobrecarga renal y de ferropenia.
Métodos de Introducción de Sólidos: BLW y BLISS
En contraposición al modelo tradicional, el Baby-Led Weaning (BLW) y el Baby-Led Introduction to SolidS (BLISS), obedeciendo a los criterios de alimentación perceptiva, ponen el foco en el comportamiento del bebé. El bebé demuestra su hambre o saciedad, para administrar los alimentos que él tomará de manera espontánea.
Este enfoque precisa una sedestación estable, interés por la comida del adulto y una buena coordinación ojo-mano-boca, sin tener un límite temporal concreto, sino individualizando en cada caso. Se utilizarán alimentos saludables en consistencia blanda para que puedan ser fácilmente aplastados por las encías (no es obligatoria la dentición) y del tamaño de un dedo adulto (finger foods) para que puedan ser sostenidos en el puño y manejados fácilmente. Es necesario informar a las familias sobre el reflejo de arcada y el riesgo de atragantamiento.
En niños sanos a término y de peso adecuado al nacimiento, no se encuentran diferencias estadísticas relevantes entre el modelo tradicional y el dirigido por el bebé en cuanto al riesgo de obesidad, hipocrecimiento o atragantamiento, aunque podría sugerirse que los niños alimentados con BLW/BLISS presentan a largo plazo menor BMI y avidez por la comida.
Hábitos Alimentarios Saludables y Desafíos
Fomentar una Relación Sana con la Comida
Cada niño precisa una cantidad de alimentos diferente y, además, el apetito es variable a lo largo de cada periodo de crecimiento. El niño tiene predilección innata por los sabores dulces, con mayor densidad energética y proteica, y rechaza aquellos ácidos y amargos, relacionados con lo potencialmente tóxico presente en la naturaleza. Incluso intraútero, el niño está expuesto a sabores a través de la barrera placentaria.
Ofrecer alimentos como consuelo está relacionado con un mayor riesgo de sobrepeso por la asociación de la oralidad con la gestión emocional. De igual manera, coaccionar, restringir cantidades, forzar o premiar a un niño para que coma interfiere con los mecanismos innatos de regulación del hambre y la saciedad e influye en su capacidad de percepción.
Esta conducta, mantenida en el tiempo, se relaciona con mayor riesgo de sobrepeso y obesidad, por la menor capacidad de regulación de la saciedad, comportamientos aversivos a determinadas comidas, favoreciendo una alimentación poco variada y, además, potencia en los padres la sensación de que el niño es “mal comedor”. Por ello, no se debe forzar a terminar una comida o distraerlo para que coma.
Es frecuente que las raciones que se ofrecen sean de un tamaño mayor que lo que el niño desea, sin tener en cuenta aspectos como la variabilidad del apetito, las diferentes necesidades a lo largo del crecimiento ni la autonomía del niño para alimentarse. La frase “no termina la comida” es habitual, tanto en familias como en escuelas infantiles. Forzarles a comer conlleva la pérdida del control de la saciedad y desarrollar obesidad.
Planificación de las Comidas y Porciones
Las comidas se pueden organizar en 4 a 5 tomas diarias: 20-25 % en el desayuno, 10 % a media mañana, un 20-25 % en la comida, merienda un 10 % y cena 25 %.
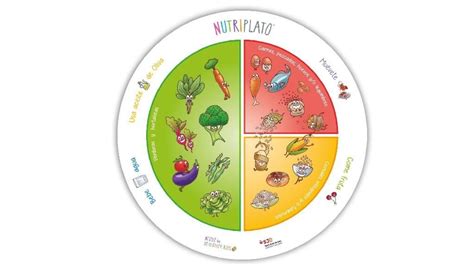
Para estructurar las comidas, se ha extendido la utilización del plato saludable. Este se basa en el plato de Harvard que muestra cómo conseguir una dieta saludable y equilibrada en cuanto a proporciones y nutrientes. Su versión española es el Nutriplato.
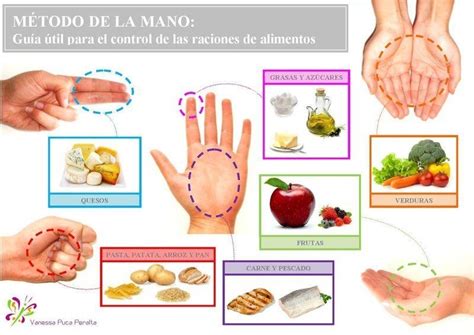
Un recurso para calcular de forma aproximada las cantidades que dar es el método de la mano, que utiliza la mano del niño para orientar la cantidad de cada grupo de alimentos en la comida.
- Proteína: carne, pescado y huevo, la medida de la palma de la mano.
- Azúcares: no están recomendados a ninguna edad.
Alimentos a Evitar y Riesgos
Una dieta equilibrada protege contra la malnutrición y contribuye a prevenir enfermedades cardiovasculares, diabetes, obesidad y ciertos tipos de cáncer.
No son recomendables los alimentos azucarados, ultraprocesados y/o con mucho contenido en grasas. Como bebida, se debe ofrecer agua y evitar los refrescos y bebidas azucaradas.
La ingesta de azúcares, especialmente la sacarosa, es el principal factor de riesgo para la formación de placa bacteriana y caries, además de incrementar el riesgo cardiovascular.
En las últimas décadas, el consumo de alimentos ultraprocesados, ricos en sal, azúcar y grasas saturadas, ha aumentado en niños menores de 2 años. La OMS advierte que su consumo se asocia a desnutrición, sobrepeso y otras consecuencias adversas.
Consideraciones Especiales
El niño pretérmino representa, por las dificultades intrínsecas a su inmadurez, mayor riesgo de déficits neurológicos y otras comorbilidades.
El Rol del Pediatra y Recursos de Información
Es labor del pediatra conocer las diferencias madurativas de cada etapa del niño, sus necesidades nutricionales y cómo adecuar la alimentación en cada momento, para así asesorar a los padres en las sucesivas revisiones de salud.
Las familias pueden acceder a información sobre la salud y alimentación de sus hijos a través del pediatra y de recursos fiables en línea, como los proporcionados por el centro de investigación de endocrinología y nutrición de la Universidad de Valladolid.
tags: #3 #guia #pediatrica #de #la #alimentacion